Zastrzyki na odchudzanie – co trzeba wiedzieć?
Najważniejsze informacje
- Zastrzyki na odchudzanie to leki na receptę, głównie analogi GLP-1 (liraglutyd, semaglutyd, dulaglutyd) oraz inne leki inkretynowe (tirzepatyd), wykorzystywane w leczeniu otyłości, a nie suplementy diety.
- Terapia jest przeznaczona dla osób z otyłością (BMI ≥ 30 kg/m²) lub z nadwagą (BMI ≥ 27 kg/m²), u których występują choroby współistniejące zwiększające ryzyko powikłań zdrowotnych.
- Leki te zmniejszają apetyt i zwiększają uczucie sytości, co ułatwia ograniczenie podaży kalorii i redukcję masy ciała.
- Skuteczność leczenia zależy od połączenia farmakoterapii ze zmianą stylu życia, obejmującą dietę z deficytem kalorycznym i regularną aktywność fizyczną.
- Terapia wymaga kwalifikacji i stałego nadzoru lekarskiego ze względu na możliwe działania niepożądane, przeciwwskazania oraz ryzyko efektu jo-jo po odstawieniu leku.
Zastrzyki na odchudzanie coraz częściej pojawiają się w rozmowach o leczeniu otyłości, ale wokół nich narosło wiele uproszczeń i mitów. Czym tak naprawdę są te leki, jak działają, dla kogo są przeznaczone i czego można się po nich realnie spodziewać? Tłumaczymy, jak wygląda farmakologiczne leczenie otyłości w praktyce i kiedy może ono stanowić bezpieczne wsparcie w redukcji masy ciała.
Co to są „zastrzyki na odchudzanie”?
Określenie „zastrzyki na odchudzanie” odnosi się potocznie do leków inkretynowych podawanych podskórnie, które wpływają na regulację apetytu, uczucie sytości oraz gospodarkę energetyczną organizmu.
Nie są to preparaty kosmetyczne ani suplementy diety, lecz pełnoprawne leki na receptę, stosowane w leczeniu otyłości i niektórych zaburzeń metabolicznych.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
Leki te oddziałują na mechanizmy hormonalne odpowiedzialne za kontrolę łaknienia i ilość spożywanych kalorii, dlatego ułatwiają utrzymanie deficytu energetycznego, niezbędnego do redukcji masy ciała. Zawsze wymagają kwalifikacji lekarskiej, stopniowego dawkowania i regularnego monitorowania terapii.
Najczęściej stosowane substancje czynne
Do grupy leków określanych jako zastrzyki na odchudzanie należą m.in.:
- liraglutyd – posiada rejestrację do leczenia otyłości oraz nadwagi z chorobami współistniejącymi (np. Saxenda, Victoza, Plyzari),
- semaglutyd – posiada rejestrację do leczenia otyłości (np. Wegovy),
- tirzepatyd – lek o podwójnym mechanizmie działania: GIP/GLP-1, np. lek Mounjaro, zarejestrowany zarówno do leczenia cukrzycy typu 2, jak i do kontroli masy ciała u osób dorosłych z otyłością (BMI ≥30 kg/m²) lub nadwagą (BMI ≥27 kg/m²) z co najmniej jednym schorzeniem współistniejącym związanym z nieprawidłową masą ciała (np. nadciśnienie tętnicze, dyslipidemia, obturacyjny bezdech senny),
- dulaglutyd – nie jest lekiem dedykowanym leczeniu otyłości, a jego użycie (np. Trulicity) w tym celu ma obecnie marginalne znaczenie kliniczne.
Początkowo preparaty te były opracowane i stosowane głównie w leczeniu cukrzycy typu 2, jednak badania kliniczne i obserwacje pacjentów wykazały ich istotny wpływ na zmniejszenie masy ciała. W efekcie część z nich została zarejestrowana również jako leki wspomagające leczenie otyłości u odpowiednio zakwalifikowanych pacjentów.
Sprawdź, czy kwalifikujesz się do leczenia nadwagi lub otyłości
Uwaga: Kalkulator BMI ma charakter orientacyjny i nie zastępuje konsultacji lekarskiej. Wskaźnik nie uwzględnia m.in. masy mięśniowej, budowy ciała ani wieku.
Nie wszystkie leki z tej grupy mają rejestrację w leczeniu otyłości – część z nich jest wskazana wyłącznie w terapii cukrzycy typu 2, a ich zastosowanie w redukcji masy ciała może mieć charakter pozarejestracyjny i zawsze wymaga decyzji lekarza.
Najważniejsze fakty o zastrzykach na odchudzanie:
- są to leki na receptę, a nie suplementy diety,
- stosuje się je u osób z otyłością lub nadwagą z chorobami współistniejącymi,
- wymagają stopniowego zwiększania dawki i długoterminowego podejścia,
- po odstawieniu, bez zmiany stylu życia, ryzyko efektu jo-jo jest bardzo wysokie.
Jak działają zastrzyki na odchudzanie i dlaczego ułatwiają chudnięcie?
Mechanizm działania analogów GLP-1 opiera się na naśladowaniu naturalnej, fizjologicznej odpowiedzi organizmu na spożycie posiłku. Hormony inkretynowe są wydzielane w przewodzie pokarmowym po jedzeniu i pełnią istotną rolę w regulacji łaknienia, metabolizmu glukozy oraz odczuwania sytości. Leki z tej grupy wzmacniają lub przedłużają to naturalne działanie, dzięki czemu wpływają na kilka mechanizmów jednocześnie.
Główne mechanizmy działania
Zastrzyki na odchudzanie:
- oddziałują na ośrodki głodu i sytości w mózgu, zmniejszając apetyt oraz ograniczając impulsywne sięganie po jedzenie,
- spowalniają opróżnianie żołądka, co sprawia, że uczucie pełności po posiłku utrzymuje się dłużej i pojawia się szybciej,
- zwiększają wydzielanie insuliny w sposób zależny od stężenia glukozy we krwi oraz jednocześnie hamują wydzielanie glukagonu, wspierając kontrolę gospodarki węglowodanowej,
- pośrednio prowadzą do zmniejszenia całkowitej podaży kalorii, bez konieczności ciągłego odczuwania dokuczliwego głodu czy restrykcyjnych diet.
W praktyce oznacza to rzadszą potrzebę jedzenia, mniejsze porcje i łatwiejszą kontrolę ilości spożywanych kalorii. Dzięki temu pacjentowi znacznie prościej jest utrzymać deficyt kaloryczny, który stanowi podstawowy warunek skutecznej i bezpiecznej redukcji masy ciała.
W badaniach analogi GLP-1 umożliwiają średnią utratę kilkunastu procent masy ciała przy jednoczesnej poprawie parametrów metabolicznych.
Kto może stosować zastrzyki na odchudzanie, a kto nie?
Farmakologiczne leczenie otyłości nie jest metodą „na życzenie” ani sposobem na szybką redukcję kilku kilogramów. Zastrzyki na odchudzanie stanowią element terapii choroby przewlekłej, dlatego o ich zastosowaniu zawsze decyduje lekarz po dokładnej ocenie stanu zdrowia pacjenta, dotychczasowych prób redukcji masy ciała oraz potencjalnego ryzyka działań niepożądanych.
Kwalifikacja do leczenia obejmuje analizę wskaźnika BMI, obecności chorób współistniejących, stosowanych leków oraz ogólnego stanu metabolicznego, a celem terapii jest poprawa zdrowia, a nie wyłącznie efekt estetyczny.
Wskazania do leczenia
Zgodnie z aktualnymi rekomendacjami klinicznymi, zastrzyki na odchudzanie mogą być rozważane u osób dorosłych, u których:
- BMI ≥ 30 kg/m², co odpowiada rozpoznaniu otyłości,
lub - BMI ≥ 27 kg/m² (nadwaga) i jednocześnie występują choroby związane z nadmierną masą ciała, takie jak:
- cukrzyca typu 2 lub stan przedcukrzycowy,
- nadciśnienie tętnicze,
- dyslipidemia (nieprawidłowy profil lipidowy),
- obturacyjny bezdech senny.
Istotnym warunkiem rozpoczęcia farmakoterapii jest wcześniejsza nieskuteczność leczenia niefarmakologicznego, obejmującego dietę i zwiększenie aktywności fizycznej, zwykle oceniana po co najmniej 3-6 miesiącach systematycznych działań.
Przeciwwskazania i sytuacje wymagające szczególnej ostrożności
Nie każdy pacjent może bezpiecznie stosować leki z tej grupy. Do najważniejszych przeciwwskazań należą:
- ciąża i okres karmienia piersią,
- nadwrażliwość na substancję czynną lub inne składniki preparatu,
- rak rdzeniasty tarczycy lub zespół mnogiej gruczolakowatości wewnątrzwydzielniczej typu 2 (MEN 2), także w wywiadzie rodzinnym,
- ciężkie choroby przewodu pokarmowego, w tym gastropareza,
- ciężka niewydolność nerek lub wątroby,
- ostre zapalenie trzustki w wywiadzie – wymaga indywidualnej oceny ryzyka (brak bezwzględnego przeciwwskazania).
W przypadku chorób przewlekłych, jednoczesnego stosowania innych leków lub niejednoznacznych objawów, decyzja o włączeniu terapii wymaga szczególnie indywidualnej oceny oraz ścisłego monitorowania leczenia.
Jak wygląda terapia w praktyce?
Leczenie z wykorzystaniem zastrzyków na odchudzanie jest procesem stopniowym i długoterminowym, który wymaga od pacjenta systematyczności oraz regularnych kontroli lekarskich. Terapia nie polega na jednorazowym podaniu leku, lecz na konsekwentnym stosowaniu ustalonego schematu dawkowania, połączonego ze zmianą stylu życia.
Schemat leczenia
W praktyce terapia przebiega według określonych zasad:
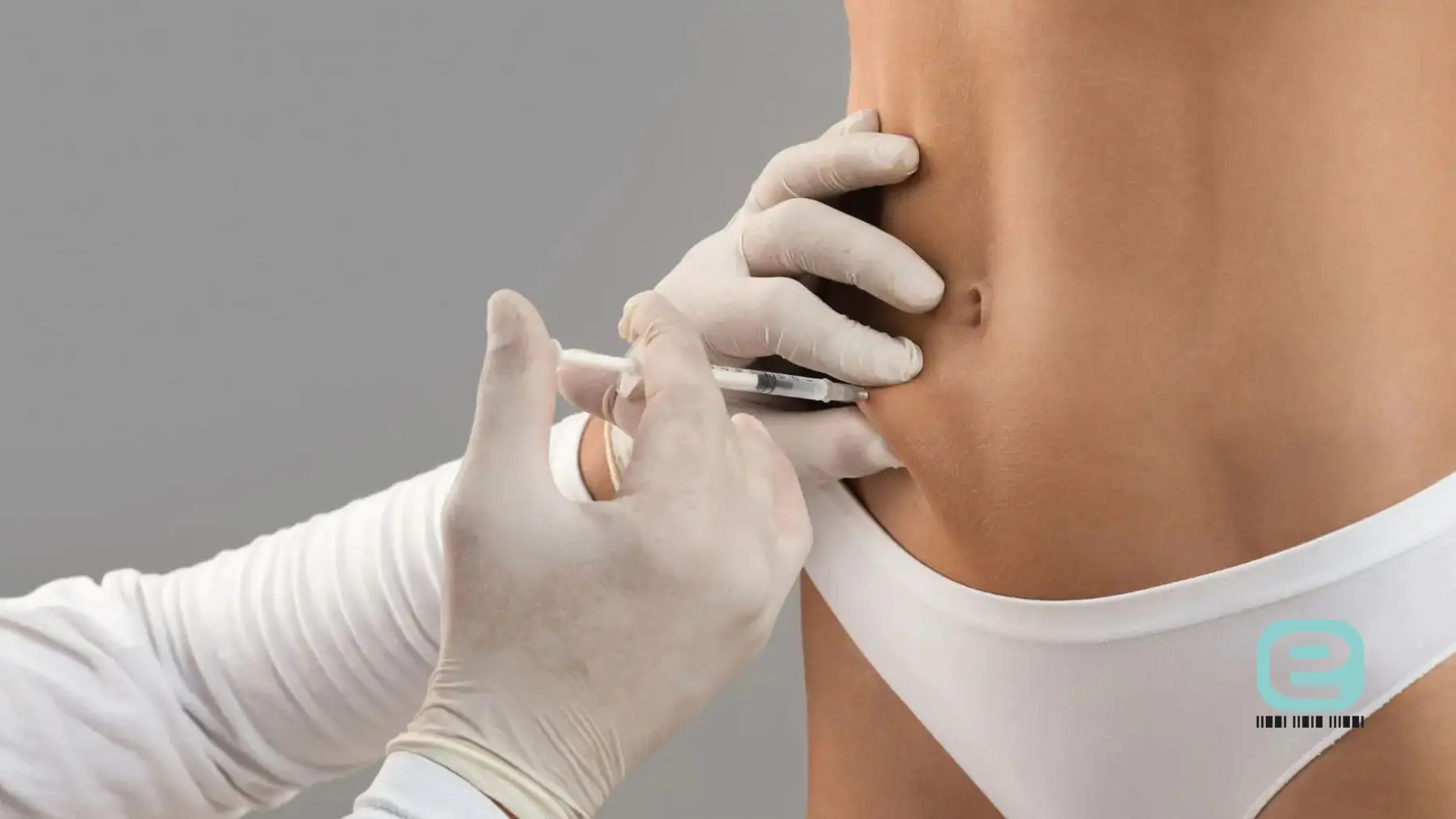
- lek podaje się podskórnie, najczęściej w okolicę brzucha, uda lub ramienia, przy użyciu jednorazowych lub fabrycznie napełnionych wstrzykiwaczy,
- częstotliwość podawania zależy od preparatu:
- liraglutyd – iniekcje wykonywane codziennie,
- semaglutyd, dulaglutyd i tirzepatyd – iniekcje raz w tygodniu,
- dawkę zwiększa się stopniowo, zwykle co kilka tygodni, aż do osiągnięcia dawki docelowej (podtrzymującej).
Takie stopniowe wprowadzanie leku pozwala organizmowi przystosować się do jego działania i istotnie zmniejsza ryzyko wystąpienia działań niepożądanych, zwłaszcza ze strony przewodu pokarmowego, takich jak nudności, wymioty czy biegunka.
Jak długo trwa leczenie?
Ponieważ otyłość jest chorobą przewlekłą i nawracającą, terapia farmakologiczna nie powinna być traktowana jako rozwiązanie krótkoterminowe:
- krótkotrwałe leczenie rzadko prowadzi do trwałej redukcji masy ciała,
- minimalny sensowny czas terapii oceniany jest zwykle na około 12 miesięcy (nie jest to sztywna reguła), a u wielu pacjentów leczenie trwa dłużej,
- odstawienie leku bez utrwalenia zdrowych nawyków żywieniowych i regularnej aktywności fizycznej znacząco zwiększa ryzyko nawrotu masy ciała.
Dlatego skuteczna terapia powinna być traktowana jako element długofalowego planu leczenia otyłości, a nie jedynie czasowe wsparcie w redukcji kilogramów.
Skuteczność zastrzyków na odchudzanie – ile można schudnąć?
Skuteczność zastrzyków na odchudzanie została potwierdzona w licznych badaniach klinicznych z udziałem pacjentów z nadwagą i otyłością. Uzyskane efekty różnią się w zależności od zastosowanego preparatu, dawki, czasu trwania leczenia oraz indywidualnej odpowiedzi organizmu, a także stopnia zaangażowania pacjenta w zmianę stylu życia.
Oczekiwane efekty redukcji masy ciała
W badaniach klinicznych obserwowano średnią utratę masy ciała na poziomie:
- około 5-10% masy wyjściowej przy części preparatów z grupy analogów GLP-1,
- do 15-20% masy początkowej w przypadku semaglutydu lub tirzepatydu, szczególnie gdy leczenie było łączone z modyfikacją diety i zwiększeniem aktywności fizycznej.
Takie wartości odpowiadają klinicznie istotnej redukcji masy ciała, która przekłada się nie tylko na wygląd, ale przede wszystkim na poprawę parametrów metabolicznych i zmniejszenie ryzyka chorób powiązanych z otyłością.
Jak ocenia się skuteczność leczenia?
Za skuteczną terapię farmakologiczną uznaje się redukcję masy ciała o co najmniej 5% po 3-4 miesiącach stosowania dawki docelowej leku.
Brak osiągnięcia tego efektu może być wskazaniem do modyfikacji leczenia, zmiany preparatu lub ponownej oceny zasadności kontynuowania terapii.
Bezpieczeństwo i możliwe skutki uboczne
Leki inkretynowe są na ogół dobrze tolerowane, jednak – jak każda terapia farmakologiczna – mogą powodować działania niepożądane. Ich ryzyko zależy m.in. od dawki, tempa jej zwiększania oraz indywidualnej wrażliwości pacjenta.
Najczęstsze działania niepożądane
Najczęściej dotyczą przewodu pokarmowego, co wynika z mechanizmu działania leków (spowolnienie opróżniania żołądka, wpływ na oś jelitowo-mózgową):
- nudności,
- wymioty,
- biegunka lub zaparcia,
- wzdęcia, uczucie pełności, bóle brzucha.
Objawy te mają zazwyczaj łagodny lub umiarkowany charakter, pojawiają się na początku leczenia lub po zwiększeniu dawki i ustępują samoistnie w ciągu kilku tygodni. Stopniowe zwiększanie dawki znacząco zmniejsza ich nasilenie. Nie należy również łączyć ze sobą różnych zastrzyków na odchudzanie.
Rzadkie, ale poważne powikłania
Znacznie rzadziej mogą wystąpić powikłania wymagające pilnej diagnostyki:
- ostre zapalenie trzustki (nagły, silny ból brzucha, nudności, wymioty),
- choroby pęcherzyka żółciowego, w tym kamica żółciowa (szczególnie przy szybkiej utracie masy ciała).
W przypadku pojawienia się silnych, utrzymujących się lub nietypowych objawów konieczny jest niezwłoczny kontakt z lekarzem i ewentualne czasowe wstrzymanie leczenia.
Ile kosztują zastrzyki na odchudzanie?
Koszt terapii lekami inkretynowymi jest istotnym elementem, który należy uwzględnić przed rozpoczęciem leczenia, ponieważ dla większości pacjentów oznacza on długoterminowe obciążenie finansowe.
- leki stosowane w leczeniu otyłości nie są obecnie refundowane,
- miesięczny koszt terapii wynosi zazwyczaj od ok. 400 do ponad 1200 zł, w zależności od preparatu, dawki oraz apteki,
- refundacja dotyczy wyłącznie wybranych leków stosowanych w leczeniu cukrzycy typu 2 i tylko po spełnieniu ściśle określonych kryteriów klinicznych.
Rola diety i aktywności fizycznej – fundament trwałych efektów
Zastrzyki na odchudzanie nie zastępują zdrowego stylu życia i nie działają w oderwaniu od codziennych nawyków. Ich głównym zadaniem jest wsparcie procesu redukcji masy ciała, a nie samodzielne „leczenie” otyłości.
W praktyce leki te:
- ułatwiają kontrolę apetytu i uczucia głodu,
- sprzyjają utrzymaniu deficytu kalorycznego, co pozwala na systematyczną redukcję masy ciała.
Podstawowe zasady diety podczas terapii
Aby ograniczyć działania niepożądane i zwiększyć skuteczność leczenia, zaleca się:
- spożywanie mniejszych, regularnych posiłków,
- odpowiednią podaż białka, wspierającą sytość i ochronę masy mięśniowej,
- unikanie potraw tłustych, smażonych i ciężkostrawnych, które mogą nasilać nudności i dolegliwości ze strony przewodu pokarmowego,
- dobre nawodnienie, szczególnie w początkowym okresie terapii.
Aktywność fizyczna
Regularny ruch – dostosowany do możliwości i stanu zdrowia pacjenta – zwiększa szanse na trwałe utrzymanie efektów leczenia, poprawia wrażliwość na insulinę oraz wspiera ogólną kondycję metaboliczną. Nawet umiarkowana, systematyczna aktywność przynosi wyraźne korzyści zdrowotne.
FAQ
Odpowiedzi na najczęstsze pytania dotyczące zastrzyków na odchudzanie
Czy zastrzyki na odchudzanie są bolesne?
Zastrzyki wykonuje się cienką, krótką igłą podskórnie, dlatego dla większości pacjentów są praktycznie bezbolesne. Odczucie jest zwykle minimalne, porównywalne do lekkiego ukłucia.
Czy po odstawieniu leku waga wróci?
Tak, ryzyko efektu jo-jo jest wysokie, jeśli terapia nie była połączona z trwałą zmianą diety i stylu życia. Po odstawieniu leków apetyt stopniowo wraca, dlatego kluczowe jest utrwalenie zdrowych nawyków.
Jaki lekarz może przepisać zastrzyki na odchudzanie?
Receptę może wystawić lekarz dowolnej specjalizacji, który prawidłowo zakwalifikuje pacjenta i będzie monitorować leczenie. Najczęściej są to diabetolodzy, endokrynolodzy, bariatrzy oraz doświadczeni lekarze rodzinni lub interniści.
Czy można pić alkohol podczas terapii?
Zaleca się ograniczenie lub unikanie alkoholu. Może on nasilać działania niepożądane (np. nudności), utrudniać redukcję masy ciała i w rzadkich przypadkach zwiększać ryzyko zapalenia trzustki.
Czym różnią się leki takie jak Ozempic, Saxenda i Wegovy?
Wszystkie są analogami GLP-1, ale różnią się substancją czynną, dawką i wskazaniami. Saxenda (liraglutyd) jest podawana codziennie, a Ozempic i Wegovy (semaglutyd) raz w tygodniu. Wegovy jest zarejestrowany do leczenia otyłości, a Ozempic – do cukrzycy typu 2.
Czy zastrzyki na odchudzanie można kupić bez recepty?
Nie. Wszystkie analogi GLP-1 są dostępne wyłącznie na receptę. Stosowanie ich bez nadzoru lekarza jest niebezpieczne.
Kiedy widać pierwsze efekty leczenia?
Zmniejszenie apetytu często pojawia się już po kilku dniach, a spadek masy ciała po kilku tygodniach. Najlepsze i najbardziej stabilne efekty obserwuje się po kilku miesiącach, po osiągnięciu dawki podtrzymującej.
- Krzystyniak K. L, Grzyb J., Nowe leki złożone zawierające semaglutyd w leczeniu otyłości 2024, 34(403).
- Michałowska J., Bogdański P., Rola hormonów i leków inkretynowych w terapii otyłości i wybranych zaburzeń metabolicznych, Forum Zaburzeń Metabolicznych 2021;12(2):61–69
Podobne wpisy o otyłości i nadwadze:
Warto wiedzieć
- Jak diagnozuje się otyłość? BMI, obwód talii, WHR i skład ciała
- Fenotypy otyłości – dlaczego jedni chudną łatwiej, a inni nie?
- Otyłość jako choroba przewlekła – dlaczego nie wystarczy „schudnąć”?
- Leczenie otyłości w długiej perspektywie – co po 2, 5 i 10 latach?
- Nowoczesne wstrzykiwacze (peny) w leczeniu otyłości i cukrzycy – jak dobrać, jak stosować?
- Jak stosować Mounjaro w ampułkach, a jak podawać penem KwikPen?
- Dlaczego waga przestaje spadać? Plateau w leczeniu otyłości
- Czy bezpiecznie jest stosować zastrzyki na odchudzanie po 40-tce?
- Silny głód w otyłości – skąd się bierze i jak sobie z nim radzić?
- Otyłość brzuszna u kobiet – przyczyny, skutki zdrowotne, jak zmniejszyć
- Czy można stosować leki na odchudzanie w czasie menopauzy?
- Czy każda otyłość wymaga leczenia farmakologicznego?
- Kiedy leki na otyłość nie są dobrym wyborem?
- Jak dobrać igły do wstrzykiwacza Mounjaro KwikPen?
- Jak przejść z Saxendy na Mounjaro?
- Jak przejść z Ozempicu na Mounjaro?
- Mounjaro a Plyzari – czym się różnią, który wybrać?
- Czy można stosować zastrzyki na odchudzanie przy PCOS?
- Czy leki na odchudzanie nasilają objawy refluksu?
- Jak długo można bezpiecznie stosować zastrzyki na odchudzanie Mounjaro?

