Blaszki miażdżycowe – jak powstają, objawy, jak rozpuścić
Najważniejsze informacje
- Blaszki miażdżycowe to ogniska przewlekłego zapalenia w ścianach tętnic, zbudowane głównie ze złogów tłuszczowych, komórek zapalnych i wapnia.
- Obecności blaszek miażdżycowych początkowo mogą nie towarzyszyć żadne objawy. Z czasem zwężenie światła naczynia może doprowadzić do zawału mięśnia sercowego, udaru mózgu lub innych powikłań niedokrwiennych.
- Udokumentowane czynniki ryzyka miażdżycy to m.in. podwyższony poziom cholesterolu LDL, nadciśnienie, cukrzyca i palenie tytoniu.
- Diagnostyka opiera się na badaniach obrazowych, takich jak USG Doppler, tomografia komputerowa czy koronarografia.
- W celu zahamowania tworzenia blaszek miażdżycowych stosuje się leczenie farmakologiczne (statyny) i modyfikację stylu życia.
Blaszki miażdżycowe to zmiany zwyrodnieniowe powstające w ścianach tętnic na skutek przewlekłego stanu zapalnego wywołanego m.in. przez cholesterol LDL. Jeśli są duże, mogą całkowicie zamknąć światło naczynia, prowadząc do poważnych chorób układu sercowo-naczyniowego. W artykule wyjaśniamy, jak powstają blaszki miażdżycowe, jakie dają objawy oraz jak można je diagnozować i leczyć.
Czym są blaszki miażdżycowe?
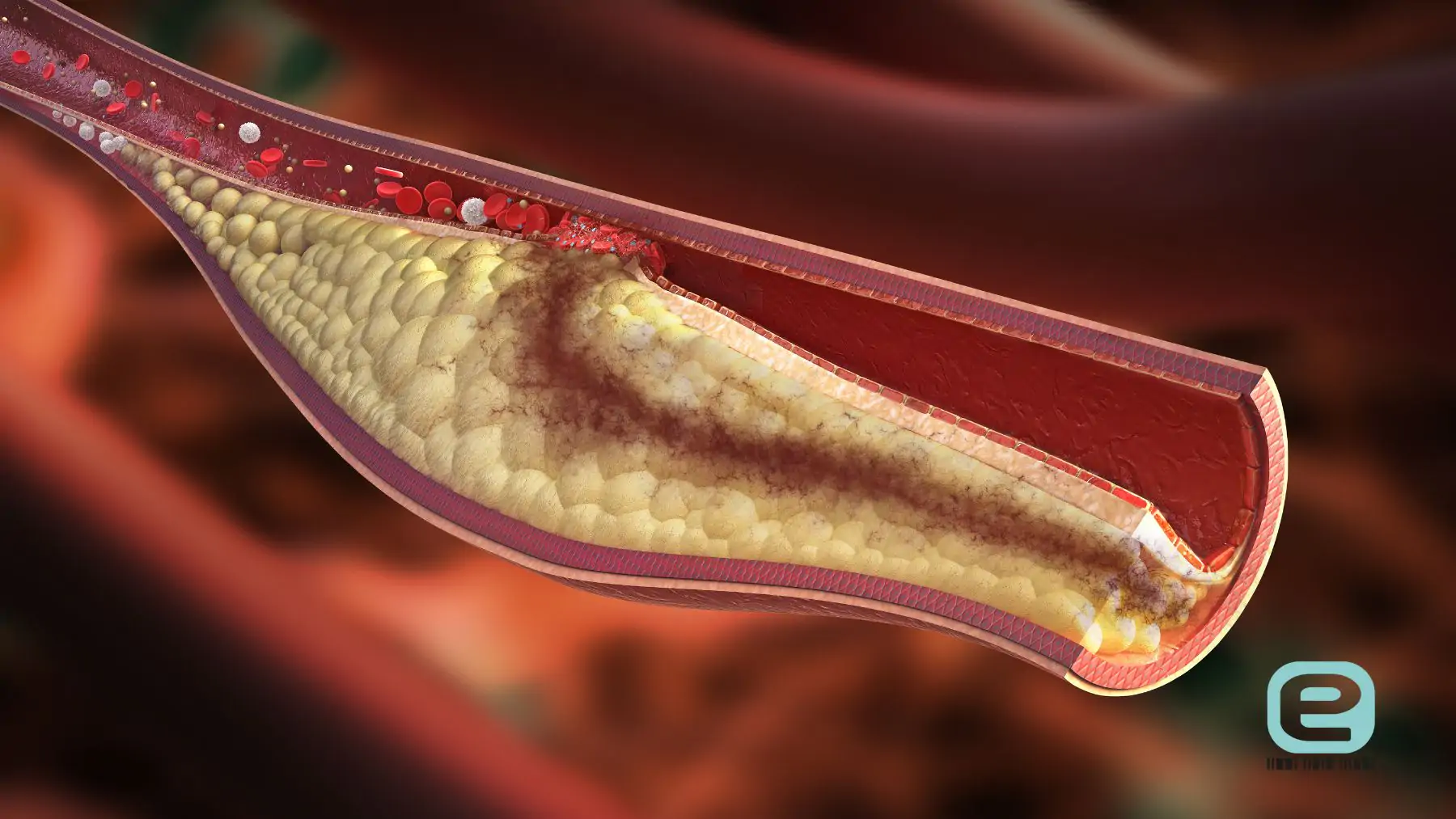
Blaszki miażdżycowe to ogniska przewlekłego procesu zapalnego w ścianie tętnic, w których gromadzą się lipidy (głównie cholesterol LDL), komórki piankowate, włókna kolagenowe, komórki mięśni gładkich, płytki krwi i wapń. Powstają w błonie wewnętrznej naczyń, prowadząc do jej zgrubienia, zmniejszenia elastyczności i stopniowego zwężania światła tętnicy. Obecność blaszek miażdżycowych jest główną przyczyną zagrażających życiu incydentów sercowo-naczyniowych, przede wszystkim zawału serca i udaru.
Co sprzyja odkładaniu się blaszek miażdżycowych?
Formowanie blaszek miażdżycowych jest zazwyczaj procesem długotrwałym, w którym kluczową rolę odgrywa współwystępowanie czynników ryzyka.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
Do najważniejszych czynników ryzyka rozwoju blaszek miażdżycowych należą:
- podwyższony poziom cholesterolu LDL („złego” cholesterolu),
- niskie stężenie HDL („dobrego” cholesterolu),
- nadciśnienie tętnicze,
- cukrzyca i insulinooporność,
- palenie tytoniu,
- otyłość (zwłaszcza brzuszna),
- brak aktywności fizycznej,
- przewlekły stres i stany zapalne,
- wiek powyżej 50 lat,
- predyspozycje genetyczne i rodzinne występowanie chorób sercowo-naczyniowych.
Jak powstają blaszki miażdżycowe?
Proces tworzenia blaszki miażdżycowej przebiega w kilku etapach:
- Uszkodzenie śródbłonka – pod wpływem takich czynników jak m.in. wysokie ciśnienie tętnicze, cholesterol LDL, dym tytoniowy, hiperglikemia i stres oksydacyjny dochodzi do dysfunkcji komórek śródbłonka wyściełających tętnice.
- Zwiększenie przepuszczalności naczyń – śródbłonek staje się bardziej przepuszczalny dla lipoprotein LDL, które wnikają do warstwy wewnętrznej naczynia.
- Utlenianie LDL – w przestrzeni podśródbłonkowej LDL ulegają utlenieniu, co stymuluje lokalną reakcję zapalną i ekspresję cząsteczek adhezyjnych.
- Migracja monocytów i powstawanie komórek piankowatych – monocyty z krwi przechodzą do ściany naczynia, przekształcają się w makrofagi i pochłaniają utlenione LDL, tworząc komórki piankowate.
- Tworzenie nacieku zapalnego – makrofagi, limfocyty i inne komórki zapalne podtrzymują stan zapalny, co prowadzi do dalszej rekrutacji komórek i pogłębiania uszkodzenia.
- Proliferacja komórek mięśni gładkich i odkładanie kolagenu – komórki mięśni gładkich migrują z warstwy środkowej do wewnętrznej i produkują macierz pozakomórkową, kolagen oraz elastynę.
- Powstanie włóknistej czapeczki – nad rdzeniem lipidowym tworzy się czapeczka zbudowana z kolagenu i komórek mięśni gładkich.
- Postępujące powiększanie rdzenia lipidowego – gromadzenie się lipidów i martwych komórek prowadzi do wzrostu rdzenia blaszki, który może naciskać na światło naczynia.
- Uwapnienie i możliwa destabilizacja blaszki – w zaawansowanych zmianach dochodzi do odkładania wapnia. W zależności od budowy, blaszka może być stabilna lub niestabilna.
Blaszka miażdżycowa stabilna i niestabilna
Budowa blaszek miażdżycowych ma bezpośredni wpływ na ryzyko wystąpienia zdarzeń sercowo-naczyniowych. W tym kontekście kluczowy jest podział na blaszki miażdżycowe stabilne i niestabilne.
- Blaszka stabilna ma grubą, dobrze zorganizowaną czapeczkę włóknistą i niewielki rdzeń lipidowy. Jej struktura jest mniej podatna na pęknięcie, ale może stopniowo zwężać światło tętnicy, prowadząc do przewlekłego niedokrwienia tkanek, np. dusznicy bolesnej.
- Blaszka niestabilna ma cienką czapeczkę, dużą zawartość lipidów i nasilony naciek zapalny. Jest bardziej podatna na pęknięcie, co może skutkować utworzeniem zakrzepu i nagłym zamknięciem naczynia, a w rezultacie nagłym zamknięciem dopływu krwi do narządów wewnętrznych.
Co to są uwapnione blaszki miażdżycowe?
Uwapnione blaszki miażdżycowe to zaawansowane zmiany miażdżycowe, w których dochodzi do odkładania się soli wapnia w obrębie rdzenia lipidowego oraz czapeczki włóknistej. Proces ten jest efektem przewlekłego stanu zapalnego i apoptozy komórek mięśni gładkich oraz makrofagów, które inicjują mineralizację tkanki. Wapnienie zwiększa sztywność naczyń i może wpływać na hemodynamikę krwi, utrudniając ich rozszerzanie się.
Sprawdź, czy kwalifikujesz się do leczenia nadwagi lub otyłości
Uwaga: Kalkulator BMI ma charakter orientacyjny i nie zastępuje konsultacji lekarskiej. Wskaźnik nie uwzględnia m.in. masy mięśniowej, budowy ciała ani wieku.
Choć blaszki uwapnione są zazwyczaj bardziej stabilne niż te miękkie i lipidowe, ich obecność świadczy o zaawansowanym stadium choroby. W badaniach obrazowych, takich jak tomografia komputerowa, uwapnione blaszki są łatwe do wykrycia i stanowią podstawę do obliczania tzw. wskaźnika wapnienia (calcium score), który koreluje z ryzykiem zdarzeń sercowo-naczyniowych.
Objawy obecności blaszek miażdżycowych
Odkładanie się blaszek miażdżycowych w ścianach tętnic to proces powolny i przez długi czas bezobjawowy. Początkowo naczynia kompensują postępujące zmiany – ich ściany ulegają przebudowie, a światło pozostaje niezmienione, mimo narastającego stanu zapalnego i akumulacji lipidów. To tzw. faza przedkliniczna, w której nie występują żadne dolegliwości, a blaszki można wykryć jedynie przy użyciu badań obrazowych.
W miarę narastania zmian dochodzi do zwężenia światła tętnicy, co ogranicza przepływ krwi i prowadzi do niedokrwienia narządów. Objawy kliniczne zależą od lokalizacji zajętych naczyń:
- w sercu – zmniejszenie światła tętnic wieńcowych może wywoływać ból w klatce piersiowej (ból wieńcowy), duszność, męczliwość oraz zmniejszenie tolerancji wysiłku fizycznego, a krytyczne zwężenie naczynia skutkuje zawałem mięśnia sercowego,
- w mózgu – wskutek zwężenia naczyń domózgowych (tętnic szyjnych lub kręgowych) mogą występować zaburzenia mowy, zaburzenia czucia, zaburzenia widzenia, drętwienia kończyn lub objawy przemijającego niedokrwienia mózgu (TIA),
- w kończynach dolnych – o obecności miażdżycy kończyn dolnych świadczy ból nóg podczas chodzenia (chromanie przestankowe), uczucie zimna, sinienie palców,
- w nerkach – ta lokalizacja zmian miażdżycowych może prowadzić do postępującej niewydolności nerek oraz rozwoju nadciśnienia tętniczego opornego na leczenie,
- w jelitach – ograniczenie przepływu krwi przez tętnice doprowadzające krew do jelit może wywołać przewlekłe niedokrwienie, które może objawiać się m.in. silnymi bólami brzucha i uporczywymi biegunkami.
Pęknięcie niestabilnej blaszki może prowadzić do nagłych powikłań zakrzepowo-zatorowych, takich jak zawał serca, udar mózgu, zawał nerki czy ostre niedokrwienie kończyny.
Obecność blaszek miażdżycowych a rozwój miażdżycy
Blaszki miażdżycowe są kluczowym elementem patogenezy miażdżycy – przewlekłej choroby zapalnej tętnic. Ich obecność wskazuje na zaawansowaną fazę procesu miażdżycowego, który prowadzi do postępującego zwężania światła naczyń i ograniczenia perfuzji tkanek. W miarę rozwoju choroby blaszki mogą zwiększać swoją objętość, przekształcać się w zmiany uwapnione lub niestabilne, a ich pęknięcie może skutkować zakrzepem i całkowitym zamknięciem naczynia.
Jakie badania wykrywają obecność blaszek miażdżycowych?
Blaszki miażdżycowe można wykryć i ocenić za pomocą kilku metod diagnostycznych. Wybór techniki zależy od lokalizacji podejrzewanych zmian, dostępności sprzętu oraz indywidualnej sytuacji klinicznej pacjenta.
Najczęściej stosowane badania to:
- angiografia metodą tomografii komputerowej (angio-TK) – podstawowe badanie w diagnostyce miażdżycy, które dzięki zastosowaniu kontrastu pozwala uwidocznić zwężenia i inne nieprawidłowości w naczyniach,
- USG dopplerowskie – pozwala ocenić przepływ krwi i obecność zwężeń w tętnicach szyjnych, tętnicach kończyn dolnych i tętnicach nerkowych,
- tomografia komputerowa serca – wykrywa blaszki uwapnione i nieuwapnione oraz umożliwia ocenę calcium score, który koreluje z ryzykiem sercowo-naczyniowym,
- rezonans magnetyczny – stosowany głównie do oceny zmian w aorcie i dużych naczyniach, umożliwia analizę składu blaszki,
- koronarografia – złoty standard w ocenie zwężeń tętnic wieńcowych.
Leczenie – czy blaszki miażdżycowe można rozpuścić?
Blaszki miażdżycowe nie mogą zostać całkowicie „rozpuszczone” w sensie usunięcia ich z naczyń krwionośnych, ale odpowiednie leczenie może zahamować ich rozwój, a w niektórych przypadkach doprowadzić do ich częściowej regresji. Kluczowym elementem terapii jest obniżenie poziomu cholesterolu LDL do wartości docelowych zależnych od poziomu indywidualnego ryzyka sercowo-naczyniowego, zgodnie z zaleceniami towarzystw kardiologicznych:
- bardzo duże: <55 mg/dl,
- duże: <70 mg/dl,
- umiarkowane: <100 mg/dl,
- małe: <115 mg/dl.
Intensywne leczenie hipolipemizujące z użyciem statyn może prowadzić do zmniejszenia objętości rdzenia lipidowego i wzmocnienia czapeczki włóknistej, co czyni blaszkę bardziej stabilną. Istnieją dowody, że połączenie terapii statynami z ezetymibem lub inhibitorem PCSK9 prowadzi do regresji blaszki u znacznej części pacjentów. Kluczowe znaczenie ma również kontrola czynników ryzyka, czyli utrzymywanie prawidłowych wartości ciśnienia tętniczego i glikemii, zaprzestanie palenia, zdrowa dieta i odpowiedni poziom aktywności fizycznej.
Jaki lek na blaszki miażdżycowe?
Leczeniem z wyboru w terapii blaszek miażdżycowych są statyny. Ich długotrwałe stosowanie zmniejsza objętość lipidowego rdzenia blaszki i zwiększa grubość czapeczki włóknistej, co ogranicza ryzyko jej pęknięcia. Statyny zmniejszają również ryzyko zawału serca, udaru mózgu i innych powikłań niedokrwiennych.
W przypadkach, gdy statyny nie są wystarczająco skuteczne lub są źle tolerowane, do terapii włącza się ezetymib (lek hamujący wchłanianie cholesterolu w jelitach) lub inhibitory PCSK9 zmniejszające liczbę receptorów dla LDL na powierzchni komórek wątroby (np. alirokumab, ewolokumab). Uzupełnieniem leczenia może być kwas acetylosalicylowy w prewencji wtórnej zdarzeń sercowo-naczyniowych, a w razie potrzeby leki na nadciśnienie tętnicze i cukrzycę. Lekarz ustala schemat farmakoterapii indywidualnie, w zależności od stanu pacjenta i chorób towarzyszących.
Czy można naturalnie rozpuścić blaszki miażdżycowe?
Choć nie istnieją naturalne sposoby rozpuszczenia blaszek miażdżycowych, zdrowy styl życia może znacząco zahamować rozwój zmian. Korzystny wpływ na stan naczyń krwionośnych mają:
- dieta bogata w warzywa, owoce, pełnoziarniste produkty zbożowe, zdrowe tłuszcze roślinne i ryby o wysokiej zawartości kwasów omega-3,
- regularna aktywność fizyczna dostosowana do możliwości i zainteresowań,
- utrzymanie prawidłowej masy ciała,
- rzucenie palenia,
- ograniczenie spożycia alkoholu.
FAQ
Jak usunąć blaszki miażdżycowe?
Blaszek miażdżycowych nie da się całkowicie usunąć, ale istnieją skuteczne sposoby ich stabilizacji. Obejmują one terapię farmakologiczną, kontrolę czynników ryzyka i zmianę stylu życia. W niektórych przypadkach możliwe jest uzyskanie częściowej regresji blaszek. Kluczowe znaczenie ma długofalowe obniżenie cholesterolu LDL.
Czy blaszki miażdżycowe można rozpuścić?
Nie istnieją metody pozwalające na rozpuszczenie blaszek miażdżycowych, ale można je częściowo zmniejszyć i ustabilizować. Najlepsze efekty przynosi intensywna terapia statynami, rzadziej ezetymibem lub inhibitorami PCSK9. Zmniejszają one objętość lipidowego rdzenia i wzmacniają włóknistą czapeczkę, czyniąc blaszkę mniej podatną na pęknięcie. Leczenie może ograniczyć ryzyko zawału serca i udaru.
Czy zwapniałe blaszki miażdżycowe są groźne?
Uwapnione blaszki zwykle są bardziej stabilne, ale ich obecność świadczy o zaawansowanym stadium miażdżycy. Wpływają na sztywność naczyń, mogą ograniczać przepływ krwi i wywoływać objawy niedokrwienia. Ocena stopnia uwapnienia (calcium score) pomaga oszacować ryzyko sercowo-naczyniowe.
Co rozpuszcza blaszki miażdżycowe?
Blaszek miażdżycowych nie można rozpuścić. Stosuje się leki hamujące progresję zmian i zmniejszające ryzyko sercowo-naczyniowe, takie jak statyny oraz inhibitory PCSK9. Leki te redukują zawartość lipidów i zmniejszają stan zapalny w obrębie blaszki. Uzupełnieniem farmakoterapii powinna być modyfikacja stylu życia.
Jaki lek rozpuszcza blaszki miażdżycowe?
Statyny są podstawowymi lekami stosowanymi w miażdżycy. Obniżają poziom LDL-cholesterolu, zmniejszają stany zapalne i stabilizują zmiany miażdżycowe. W połączeniu z ezetymibem lub inhibitorami PCSK9 (np. alirokumab, ewolokumab) mogą prowadzić do ich częściowej regresji.
Czy statyny rozpuszczają blaszki miażdżycowe?
Statyny nie rozpuszczają blaszek miażdżycowych, ale mogą zmniejszyć ich objętość i poprawić stabilność. Wykazano także, że redukują rdzeń lipidowy, zwiększają grubość czapeczki włóknistej, działają przeciwzapalnie i poprawiają funkcję śródbłonka. Dzięki temu obniżają ryzyko incydentów sercowo-naczyniowych.
Czy blaszki miażdżycowe są groźne?
Blaszki miażdżycowe stanowią poważne zagrożenie dla zdrowia, zwłaszcza gdy są niestabilne lub istotnie zwężają światło naczynia. Ich obecność wiąże się z ryzykiem zawału serca, udaru mózgu, niedokrwienia kończyn czy nerek. Groźniejsze są blaszki bogate w lipidy, z cienką czapeczką włóknistą i naciekiem zapalnym.
Drobne blaszki miażdżycowe – czy są niebezpieczne?
Nawet niewielkie blaszki miażdżycowe mogą być niebezpieczne, szczególnie jeśli są niestabilne i zlokalizowane w kluczowych naczyniach, takich jak tętnice wieńcowe czy tętnice domózgowe. Obecność drobnych blaszek to sygnał do wdrożenia intensywnego leczenia.
- Bentzon, J. F., Otsuka, F., Virmani, R., Falk, E. (2014). Mechanisms of plaque formation and rupture. Circulation research, 114(12), 1852-1866.
- Jóźwicka, M., Głąbiński, A. (2011). Patogeneza rozwoju blaszki miażdżycowej w tętnicach szyjnych. Aktualności Neurologiczne, 11(4), 265-273.
- Kaźmierski, P., Kacperska, M. J., Figlus, M. (2014). Tworzenie blaszki miażdżycowej, jej destabilizacja i diagnostyka. Aktualności Neurologiczne, 14(1), 43-53.
- Arain, F. A., Cooper Jr, L. T. (2008, August). Peripheral arterial disease: diagnosis and management. In Mayo Clinic Proceedings (Vol. 83, No. 8, pp. 944-950). Elsevier.
- Jarząbek, K., Sobczyk, A., Sobczyk, W., Łabuzek, K., Belowski, D., Gabryel, B. (2015). Koncepcja niestabilnej blaszki miażdżycowej i farmakologiczne strategie terapeutyczne. Chirurgia Polska, 17(1-2), 49-68.
- Janikowski, K., Lelonek, M. (2015). Inhibitory PCSK9—nowa terapia hipolipemizująca. Folia Cardiologica, 10(3), 178-182.
- Wiercińska, M. (2023). Cholesterol LDL - normy. (Medycyna Praktyczna; Online: dostęp 31.07.2025).
Podobne wpisy o miażdżycy:
Warto wiedzieć
- Czym jest dyslipidemia i kiedy zagraża zdrowiu?
- Dieta na obniżenie trójglicerydów – co jeść, a czego unikać?
- Zawał serca – objawy, pierwsza pomoc, leczenie
- Statyny – czym są, jak działają, skuteczność i skutki uboczne
- Arytmia serca – przyczyny, objawy i leczenie
- Udar mózgu – przyczyny, objawy, pierwsza pomoc
- Miażdżyca aorty – czym jest aorta miażdżycowa i jakie daje objawy?
- Triglicerydy (trójglicerydy) – czym są, kiedy badać, jak interpretować wyniki?
- Choroba wieńcowa – co to, objawy, leczenie
- Choroba niedokrwienna serca – co to, objawy, leczenie
- Miażdżyca serca (tętnic wieńcowych) – przyczyny, objawy, leczenie
- Miażdżyca nóg (kończyn dolnych) – objawy, przyczyny, leczenie
- Cholesterol: całkowity, HDL, LDL, nie-HDL – co oznacza, normy
- Wysoki cholesterol – co jeść? Jak komponować dietę na obniżenie cholesterolu?
- Podwyższony i wysoki cholesterol – przyczyny, objawy, leczenie
- Hipercholesterolemia – co to, objawy, leczenie
- Jak obniżyć cholesterol?
- Dieta miażdżycowa – co jeść, a czego unikać w diecie na miażdżycę

