Ospa wietrzna – przyczyny, objawy, leczenie
Najważniejsze informacje
- Ospa wietrzna jest wysoce zakaźną chorobą wirusową, wywoływaną przez wirusa ospy wietrznej i półpaśca (VZV).
- Charakterystyczne objawy ospy wietrznej to: gorączka, złe samopoczucie oraz swędząca wysypka, która ewoluuje od plamek, przez grudki i pęcherzyki, aż do strupków.
- Chory na ospę zaraża na 1-2 dni przed pojawieniem się wysypki aż do momentu przyschnięcia wszystkich pęcherzyków (ok. 7-10 dni).
- Leczenie ospy wietrznej ma głównie charakter objawowy. W terapii stosuje się leki przeciwgorączkowe (paracetamol) i przeciwświądowe. W cięższych przypadkach wdraża się leczenie przeciwwirusowe.
- Najskuteczniejszą metodą zapobiegania ospie i jej powikłaniom jest szczepienie ochronne.
Ospa wietrzna to jedna z najczęstszych chorób zakaźnych wieku dziecięcego. Choć zwykle ma łagodny przebieg, u dorosłych i osób z obniżoną odpornością może prowadzić do poważnych powikłań. Jakie są pierwsze objawy, które powinny wzbudzić czujność i jak prawidłowo pielęgnować skórę dotkniętą wysypką? Sprawdź, co warto wiedzieć o przyczynach, leczeniu i profilaktyce ospy wietrznej.
Ospa – co to za choroba?
Ospa wietrzna to powszechna choroba zakaźna wywoływana przez wirus ospy wietrznej (VZV – Varicella Zoster Virus). Choć najczęściej dotyczy dzieci, zwłaszcza w wieku przedszkolnym i szkolnym, może rozwinąć się w każdym wieku. U dzieci choroba zwykle ma łagodny przebieg, jednak u dorosłych, szczególnie tych z obniżoną odpornością, może być znacznie poważniejsza. Osoby dorosłe, które nie chorowały na ospę wietrzną w dzieciństwie, są narażone na cięższy przebieg, a powikłania mogą obejmować zapalenie płuc, zapalenie opon mózgowo-rdzeniowych czy zapalenie mózgu.
Ospa wietrzna charakteryzuje się sezonowym nasileniem, z wyższym ryzykiem zachorowań w okresach jesienno-zimowych oraz wczesną wiosną. W populacjach, gdzie dzieci mają kontakt ze sobą w bliskiej odległości (np. przedszkola, szkoły czy placówki opiekuńcze) choroba rozprzestrzenia się znacznie szybciej.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
Przyczyny ospy wietrznej u dorosłych i dzieci
Przyczyną ospy wietrznej jest zakażenie wirusem ospy wietrznej i półpaśca (VZV), który należy do rodziny wirusów Herpes. Większość dzieci ma z nim kontakt przed ukończeniem 10. roku życia, co sprawia, że przechodzi ospę przynajmniej raz w życiu. Po przebyciu choroby organizm wytwarza odporność, a kolejne infekcje są rzadkie.
Do zakażenia dochodzi drogą kropelkową, głównie poprzez:
- kaszel i kichanie osoby zakażonej;
- mówienie, przez drobne kropelki wydzieliny z dróg oddechowych chorego;
- kontakt z płynem z pęcherzyków skórnych osoby chorej, który może przenosić wirusa;
- kontakt z przedmiotami zanieczyszczonymi wydzieliną z dróg oddechowych lub płynem surowiczym z wykwitów skórnych.
Ospa wietrzna rozprzestrzenia się na znaczne odległości, dlatego choroba ta jest potocznie nazywana „wiatrówką”. Okres wylęgania ospy, czyli czas od zakażenia do pojawienia się pierwszych objawów, wynosi od 10 do 21 dni.
Wirus ospy wietrznej jest niezwykle zakaźny, a ryzyko przeniesienia w kontakcie domowym wynosi aż 90%. Choroba rozprzestrzenia się błyskawicznie w warunkach obniżonej odporności, dlatego ważne jest, aby dbać o higienę i stosować odpowiednie środki ostrożności, zwłaszcza w przypadku kontaktu z osobami chorymi.
Sprawdź, czy kwalifikujesz się do leczenia nadwagi lub otyłości
Uwaga: Kalkulator BMI ma charakter orientacyjny i nie zastępuje konsultacji lekarskiej. Wskaźnik nie uwzględnia m.in. masy mięśniowej, budowy ciała ani wieku.
Ospa wietrzna i półpasiec – różnice
Zakażenie wirusem VZV może prowadzić do dwóch różnych schorzeń:
- pierwotne zakażenie – objawia się jako ospa wietrzna, która rozwija się zazwyczaj w dzieciństwie i objawia się charakterystyczną wysypką oraz innymi objawami, takimi jak gorączka, ból głowy czy złe samopoczucie. Po przejściu ospy wietrznej wirus nie znika z organizmu, ale pozostaje w uśpieniu w zwojach nerwowych, szczególnie w okolicach rdzenia kręgowego. To właśnie z tej uśpionej formy wirus może w przyszłości „wyjść”, wywołując półpasiec;
- reaktywacja wirusa – po latach może prowadzić do półpaśca, który występuje u osób, które wcześniej miały ospę wietrzną. Reaktywacja wirusa VZV następuje zwykle u dorosłych lub osób z osłabionym układem odpornościowym, zwłaszcza w wyniku stresu, starzenia się organizmu, infekcji lub innych czynników osłabiających odporność. Półpasiec nie jest nowym zakażeniem – to powrót wirusa, który przez długi czas „czaił się” w ciele pacjenta.
Jak przebiega ospa wietrzna? Objawy
Ospa zazwyczaj rozpoczyna się od kilku niespecyficznych objawów, które mogą łatwo zostać zignorowane, ponieważ przypominają przeziębienie lub grypę. Pierwsze objawy ospy wietrznej pojawiają się zwykle 1-2 dni przed wystąpieniem charakterystycznej wysypki i mogą obejmować:
- złe samopoczucie, osłabienie, ogólne zmęczenie;
- bóle głowy, bóle mięśni, a także bóle brzucha;
- gorączkę, która może sięgać nawet 39°C;
- brak apetytu i nudności;
- nieżyt nosa oraz zapalenie gardła.
W tym okresie, mimo że objawy przypominają grypę, chory już zaczyna być zakaźny dla innych osób. Z tego powodu ważne jest, aby osoby, które podejrzewają u siebie ospę wietrzną, unikały kontaktu z innymi, szczególnie z dziećmi, osobami starszymi i osobami z obniżoną odpornością, które są bardziej podatne na powikłania ospy wietrznej.
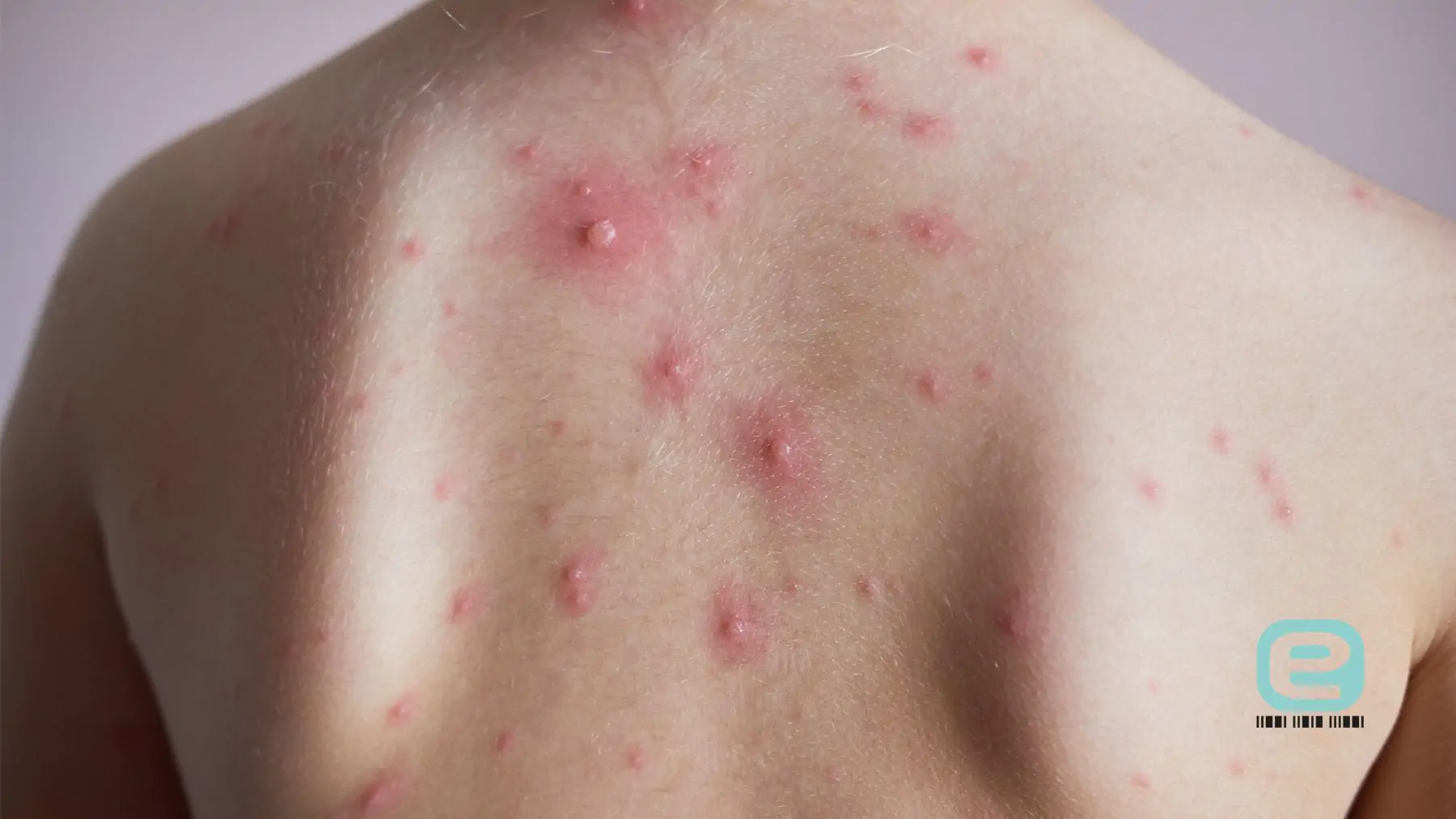
Wysypka skórna w przebiegu ospy wietrznej
Po kilku dniach od wystąpienia pierwszych objawów na ciele pojawia się charakterystyczna wysypka skórna, która jest najbardziej rozpoznawalnym symptomem ospy wietrznej. Wysypka w przebiegu ospy wietrznej jest polimorficzna, co oznacza, że jednocześnie możemy zobaczyć zmiany w różnych stadiach rozwoju, co przypomina obraz „gwiaździstego nieba”. Wykwity skórne są swędzące i niekiedy bolesne, szczególnie w miejscach trudno dostępnych, jak np. skóra owłosiona głowy.
Zmiany skórne występują początkowo na tułowiu i owłosionej skórze głowy, a później rozprzestrzenia się na twarz i kończyny, czasem obejmując także błony śluzowe jamy ustnej, gardła, spojówek czy narządów płciowych. Co ważne, zmiany skórne w przebiegu ospy wietrznej mogą występować w różnym stopniu, co oznacza, że w danym momencie na skórze mogą być widoczne zarówno plamki, jak i pęcherzyki.
Wykwity skórne w przypadku ospy wietrznej wyglądają następująco:
- plamki – początkowo na skórze pojawiają się małe, czerwone plamki, które szybko przekształcają się w wyższe zmiany;
- grudki – po kilku godzinach plamki przechodzą w wypukłe, czerwone grudki;
- pęcherzyki – grudki wypełniają się przezroczystym płynem, tworząc wiotkie, wypełnione płynem pęcherzyki;
- krosty – po 2-3 dniach pęcherzyki stają się mętne, a zmiany przekształcają się w krosty;
- strupki – krosty zasychają, tworząc strupki, które samoistnie odpadają po około 1-2 tygodniach. Zwykle nie pozostawiają blizn, chyba że dojdzie do zakażenia bakteryjnego skóry w wyniku drapania.
Objawy ospy wietrznej u dzieci i dorosłych – czy są różnice?
Ospa wietrzna może mieć różny przebieg w zależności od wieku chorego.
- U dzieci ospa wietrzna ma przeważnie łagodny przebieg. Objawy ogólne są stosunkowo łagodne, a wysypka, choć wysoce swędząca, nie prowadzi zwykle do poważnych powikłań. Wyjątkiem są dzieci z obniżoną odpornością (np. zmagające się z chorobami immunosupresyjnymi), w przypadku których przebieg choroby może być cięższy.
- Ospa wietrzna u osób dorosłych występuje rzadziej, ponieważ większość osób nabywa odporność w dzieciństwie. Jednak, gdy ospa wietrzna pojawia się u osób dorosłych, jej przebieg bywa zazwyczaj cięższy i wiąże się z większym ryzykiem powikłań. Objawy u dorosłych mogą obejmować klasyczne dolegliwości, a także objawy neurologiczne (np. migrenowe bóle głowy, problemy z równowagą, zapalenie opon mózgowo-rdzeniowych). Dorosłe osoby, które nie przeszły ospie wietrznej w dzieciństwie, mogą zmagać się z poważniejszymi objawami.
Ospa wietrzna u kobiet w ciąży
Ospa wietrzna u kobiet w ciąży to przypadek, który wymaga szczególnej uwagi. Infekcja w okresie ciąży może prowadzić do poważnych konsekwencji dla płodu, zwłaszcza jeśli kobieta zachoruje w pierwszym trymestrze ciąży lub tuż przed porodem. Zakażenie płodu może prowadzić do:
- zespołu ospy wrodzonej, czyli wad wrodzonych płodu, takich jak niedorozwój kończyn, uszkodzenia skóry czy uszkodzenia mózgu;
- poronienia lub porodu przedwczesnego.
Kobiety, które nie chorowały na ospę wietrzną w dzieciństwie, a planują ciążę, powinny skonsultować się z lekarzem w celu rozważenia szczepienia przeciwko ospie wietrznej przed ciążą.
Przebieg ospy wietrznej – ile trwa choroba i kiedy chory przestaje zarażać?
Ospa wietrzna zwykle trwa od 10 do 14 dni – od momentu pojawienia się pierwszych objawów do całkowitego wygojenia zmian skórnych. Czas trwania zależy jednak od kilku czynników, takich jak okres zakaźności.
- Pacjent może już zarażać na 1-2 dni przed wystąpieniem wysypki skórnej. To sprawia, że ospa wietrzna jest bardzo łatwa do rozprzestrzenienia, szczególnie w miejscach, gdzie dzieci przebywają w dużych grupach, takich jak żłobki, przedszkola czy szkoły. W tym czasie, mimo że na skórze nie ma jeszcze pęcherzyków, wirus jest już obecny w drogach oddechowych i łatwo przenosi się drogą kropelkową.
- Po pojawieniu się wysypki skórnej ryzyko zachorowania jest największe, zwłaszcza gdy nowe pęcherzyki wciąż się pojawiają.
- Osoba chora przestaje zarażać, gdy wszystkie zmiany skórne przyschną i pokryją się strupkami. Zwykle dzieje się to 7-10 dni po pojawieniu się pierwszych wykwitów.
- Dopóki ostatnie pęcherzyki nie wyschną i nie staną się strupkami, chory wciąż stanowi zagrożenie dla innych. Z tego powodu izolacja w czasie choroby jest absolutnie niezbędna, aby zapobiec dalszemu rozprzestrzenianiu się wirusa ospy wietrznej.
Jak rozpoznać ospę wietrzną?
Do podstawowych objawów, które powinny nasunąć podejrzenie ospy wietrznej, należą:
- wysypka skórna w różnych stadiach rozwoju (plamki, grudki, pęcherzyki, krosty, strupki);
- świąd, który może być bardzo dokuczliwy;
- gorączka w początkowym etapie choroby;
- ogólne złe samopoczucie, osłabienie, ból głowy.
Diagnostyka choroby opiera się głównie na wywiadzie klinicznym oraz obserwacji wysypki skórnej. Jednak w przypadkach wątpliwych lub trudniejszych do rozpoznania (np. u dorosłych, osób z osłabionym układem odpornościowym czy u kobiet w ciąży) lekarz może zlecić dodatkowe badania, takie jak:
- badania wirusologiczne (np. wykrywanie wirusa VZV w próbce z wymazu);
- badania serologiczne – pozwalają na potwierdzenie obecności przeciwciał przeciwko wirusowi ospy wietrznej.
Kiedy skontaktować się z lekarzem?
Ospa wietrzna zazwyczaj nie wymaga specjalistycznego leczenia. Mimo to kontakt z lekarzem jest zalecany w przypadku dzieci i dorosłych, u których pojawiają się nietypowe objawy, takie jak:
- zmiany skórne w okolicach błon śluzowych (np. w jamie ustnej, oczach);
- bóle głowy, ból szyi, drgawki;
- problemy z oddychaniem lub kłopoty z widzeniem;
- silny świąd, który jest trudny do złagodzenia.
Leczenie ospy wietrznej
W przypadku niepowikłanej ospy wietrznej (szczególnie u dzieci) stosuje się głównie leczenie objawowe. Jego celem jest złagodzenie dolegliwości, takich jak gorączka i świąd, a także zapobieganie komplikacjom, takim jak zakażenia bakteryjne skóry.
Obniżanie gorączki
Jednym z pierwszych kroków w leczeniu ospy wietrznej jest obniżanie gorączki.
- Lekiem pierwszego wyboru jest paracetamol, który skutecznie redukuje gorączkę i poprawia komfort pacjenta.
- Należy jednak unikać podawania kwasu acetylosalicylowego (aspiryny), zwłaszcza dzieciom, ze względu na ryzyko rozwoju zespołu Reye’a – rzadkiej, ale poważnej choroby, która może prowadzić do uszkodzenia wątroby i mózgu.
Łagodzenie świądu
Świąd jest jednym z najbardziej dokuczliwych objawów ospy wietrznej.
- Aby go złagodzić, lekarz może zalecić stosowanie leków przeciwhistaminowych w postaci doustnej. Preparaty te działają na receptory histaminowe, zmniejszając uczucie swędzenia i pomagając pacjentowi odpoczywać.
- Ważne jest, aby unikać drapania zmian skórnych, ponieważ może to prowadzić do nadkażeń bakteryjnych skóry oraz powstawania blizn.
Higiena skóry
Odpowiednia higiena jest niezbędna w leczeniu ospy wietrznej.
- Wbrew dawnym mitom, krótkie kąpiele w letniej wodzie (z dodatkiem nadmanganianu potasu, jeśli zaleci lekarz) są wskazane, ponieważ pomagają oczyścić skórę i zmniejszają ryzyko infekcji.
- Po kąpieli zaleca się delikatne osuszanie skóry ręcznikiem, unikając pocierania, które może podrażnić zmiany.
- Dobrze jest również pamiętać o regularnym obcinaniu paznokci, aby zminimalizować ryzyko zadrapania i infekcji.
Unikanie niezalecanych preparatów
Niektóre preparaty, takie jak pudry, zasypki czy tradycyjne papki, mogą utrudniać leczenie, tworząc szczelną warstwę na skórze, pod którą mogą namnażać się bakterie. Stosowanie takich środków należy ograniczyć, aby nie sprzyjały nadkażeniom bakteryjnym i pojawianiu się trwałych blizn.
Leczenie przeciwwirusowe – kiedy jest konieczne?
Leczenie przyczynowe, czyli leki przeciwwirusowe, są stosowane w przypadku ciężkiego przebiegu choroby lub u osób, które znajdują się w grupach podwyższonego ryzyka powikłań. Do tych grup należą:
- dorośli (zwłaszcza osoby, które nie przeszły ospy wietrznej w dzieciństwie);
- młodzież powyżej 12. roku życia;
- osoby z niedoborami odporności (np. pacjenci onkologiczni, po przeszczepach, osoby przyjmujące leki immunosupresyjne);
- noworodki;
- kobiety w ciąży, szczególnie w pierwszym i drugim trymestrze.
Pacjentom podaje się wówczas acyklowir, czyli lek przeciwwirusowy, który należy wdrożyć w ciągu 24 godzin od pojawienia się pierwszych wykwitów skórnych. Acyklowir hamuje namnażanie się wirusa ospy wietrznej i przyspiesza wygaszanie choroby. W niektórych przypadkach lekarz może zalecić również inne leki przeciwwirusowe, takie jak waltorciklowir czy famcyklowir.
Leczenie ospy wietrznej u kobiet w ciąży
Kobiety w ciąży, zwłaszcza w pierwszym i drugim trymestrze, są szczególnie narażone na powikłania związane z ospą wietrzną. Zakażenie płodu może prowadzić do poważnych konsekwencji, takich jak wrodzona ospa wietrzna. W takich przypadkach lekarz może zalecić stosowanie leków przeciwwirusowych oraz ścisłą kontrolę stanu zdrowia pacjentki.
Możliwe powikłania po ospie – na co uważać?
W większości przypadków ospa wietrzna ma łagodny przebieg, zwłaszcza u dzieci. Niemniej jednak u 2-6% pacjentów mogą wystąpić powikłania, takie jak:
- zakażenia bakteryjne skóry, wywołane przez gronkowce lub paciorkowce. Dochodzi do nich najczęściej przez drapanie swędzących pęcherzyków. Zakażenie prowadzi do ropni i może pozostawić blizny po ospie;
- ospowe zapalenie płuc, które może zagrażać życiu. U dorosłych ryzyko ciężkiego przebiegu choroby rośnie, dlatego szczepienie przeciw ospie wietrznej jest szczególnie zalecane w tej grupie;
- zapalenie mięśnia sercowego i zapalenie stawów;
- powikłania neurologiczne, np. zapalenie mózgu, zapalenie móżdżku, porażenie nerwów czaszkowych, zapalenie opon mózgowych. Objawy to zaburzenia równowagi i koordynacji (ataksja móżdżkowa). Może również wystąpić zapalenie opon mózgowo-rdzeniowych, objawiające się bólem głowy, sztywnością karku i gorączką;
- powikłania u osób z osłabioną odpornością (np. u pacjentów onkologicznych, osób po przeszczepach czy z HIV), które są bardziej narażone na cięższy przebieg i powikłania ospy wietrznej. Do grup ryzyka należą także kobiety w ciąży i noworodki, które mogą mieć poważne problemy zdrowotne, w tym zakażenie płodu;
- zakażenie płodu i zespół ospy wrodzonej, który może dawać takie objawy jak wady kończyn, narządów wewnętrznych, a także uszkodzenia wzroku i skóry.
Warto też pamiętać, że świadome zakażanie dziecka, np. przez „ospa party”, jest nieodpowiedzialne. Takie praktyki zwiększają ryzyko ciężkiego przebiegu choroby i powikłań. Zamiast tego warto rozważyć szczepienie przeciwko ospie wietrznej, które zapobiega rozwojowi choroby.
Szczepionka przeciw ospie wietrznej – jak zapobiegać zachorowaniu?
Szczepienie ochronne to najskuteczniejsza metoda ochrony przed ospą wietrzną oraz jej groźnymi powikłaniami. Szczepionka przeciwko ospie wietrznej zawiera żywe, ale osłabione wirusy. Podanie dwóch dawek zapewnia ponad 95% ochrony przed zachorowaniem na ospę, w tym przed jej umiarkowanym i ciężkim przebiegiem. Co ważne, nawet jeśli zaszczepiona osoba zachoruje, przebieg choroby jest zazwyczaj bardzo łagodny, z niewielką liczbą zmian skórnych i bez gorączki.
Kto powinien się zaszczepić przeciwko ospie wietrznej?
W Polsce szczepienie przeciw ospie wietrznej należy do szczepień zalecanych, co oznacza, że jest odpłatne. Istnieją jednak grupy, dla których szczepienie jest bezpłatne:
- dzieci z obniżoną odpornością (np. w trakcie leczenia immunosupresyjnego, przed przeszczepieniem);
- dzieci przebywające w placówkach opiekuńczych, takich jak żłobki.
Szczepienie zaleca się także wszystkim osobom, które nie chorowały na ospę wietrzną, w tym:
- dzieciom przed pójściem do żłobka lub przedszkola;
- kobietom planującym ciążę, by uniknąć ryzyka zakażenia płodu.
Jak wygląda schemat szczepienia na ospę wietrzną?
Pełny schemat szczepienia przeciw ospie wietrznej obejmuje podanie 2 dawek szczepionki w odstępie co najmniej 6 tygodni. Zapewnia to optymalną ochronę przed wirus ospy wietrznej i jego powikłaniami.
Szczepienie ochronne jako profilaktyka poekspozycyjna
Jeśli doszło do kontaktu z osobą chorującą na ospę, istnieje możliwość zastosowania profilaktyki poekspozycyjnej. Polega ona na podaniu szczepionki w ciągu 72 godzin od kontaktu z chorym. Takie działanie może zapobiec rozwojowi ospy wietrznej lub znacznie złagodzić jej przebieg.
FAQ
Odpowiedzi na najczęściej zadawane pytania dotyczące ospy wietrznej
Czy można zachorować na ospę drugi raz?
Ponowne zachorowanie na ospę wietrzną jest niezwykle rzadkie. Przechorowanie w dzieciństwie lub zaszczepienie daje zazwyczaj trwałą odporność na całe życie.
Czy można kąpać dziecko z ospą?
Codzienne, krótkie kąpiele w letniej wodzie są nawet wskazane. Pomagają utrzymać higienę, łagodzą świąd i zmniejszają ryzyko bakteryjnego nadkażenia zmian skórnych. Należy unikać długiego moczenia i silnego pocierania skóry ręcznikiem.
Czy można wychodzić na dwór z ospą?
Ze względu na bardzo wysoką zakaźność choroby pacjent powinien pozostać w izolacji domowej aż do momentu przyschnięcia wszystkich pęcherzyków. Zapobiega to rozprzestrzenianiu się wirusa.
Czym smarować krosty przy ospie?
Nie zaleca się stosowania gęstych maści, pudrów czy zasypek, ponieważ mogą zwiększać ryzyko nadkażeń bakteryjnych. Lekarz może zalecić preparaty odkażające w sprayu (np. z oktenidyną) lub specjalne pianki i żele o działaniu chłodzącym i przeciwświądowym.
Czy ospa wietrzna jest groźna w ciąży?
Ospa wietrzna w ciąży może mieć ciężki przebieg u matki i stwarza ryzyko dla płodu. Zakażenie w pierwszym trymestrze może prowadzić do zespołu ospy wrodzonej, a choroba w okresie okołoporodowym jest bardzo niebezpieczna dla noworodka.
Jak odróżnić ospę od półpaśca?
Ospa wietrzna to pierwotne zakażenie wirusem VZV, z wysypką na całym ciele. Półpasiec to reaktywacja tego samego wirusa, a wysypka jest zazwyczaj ograniczona do jednego obszaru skóry (dermatomu) po jednej stronie ciała i towarzyszy jej silny ból.
Czy po ospie zostają blizny?
W niepowikłanym przebiegu, po odpadnięciu strupków skóra goi się bez pozostawiania blizn. Blizny mogą powstać w wyniku rozdrapywania pęcherzyków i ich wtórnego nadkażenia bakteryjnego.
Ile trwa okres zarażania ospą?
Okres zakaźności rozpoczyna się na 1-2 dni przed pojawieniem się wysypki i trwa aż do momentu, gdy wszystkie pęcherzyki przyschną i zamienią się w strupki, co zwykle zajmuje około 7-10 dni.
Jakie są objawy przy ospie?
Pierwsze objawy ospy wietrznej to gorączka, złe samopoczucie, ból głowy i mięśni. Po 1-2 dniach pojawia się charakterystyczna, swędząca wysypka – małe czerwone plamki, które przekształcają się w pęcherzyki, a następnie strupy.
Ile dni zaraża się ospą?
Chory na ospę wietrzną zaraża zwykle przez 7-10 dni, licząc od 1-2 dni przed pojawieniem się wysypki aż do momentu, gdy wszystkie zmiany skórne są już przyschnięte.
Jak wygląda ospa na początku?
Na początku ospa może przypominać przeziębienie – występuje gorączka, osłabienie, ból głowy i mięśni oraz złe samopoczucie, zanim pojawi się wysypka.
Ile dni z ospą w domu?
Zaleca się pozostanie w domu przez cały okres zakaźności, czyli około 7-10 dni, aż do wyschnięcia i odpadnięcia ostatnich strupów.
Jak wygląda początek ospy?
Początek choroby to stan podgorączkowy lub gorączka, bóle mięśni, osłabienie i brak apetytu, a po 1-2 dniach pojawia się wysypka.
Jak sprawdzić, czy to ospa?
Ospa wietrzna charakteryzuje się swędzącą wysypką w różnych stadiach (plamki, pęcherzyki, strupy), której towarzyszą objawy ogólne takie jak gorączka i osłabienie.
Co można pomylić z ospą?
Z ospą można pomylić pokrzywkę, świerzbowca, atopowe zapalenie skóry lub inne wysypki wirusowe.
Jak wyleczyć szybko ospę?
Nie ma szybkiego leczenia ospy. Najważniejsze jest łagodzenie objawów i zapobieganie drapaniu wysypki, co może przyspieszyć gojenie i zmniejszyć ryzyko powikłań.
Czego nie wolno robić podczas ospy?
Należy unikać drapania wysypki, stosowania niedozwolonych leków bez konsultacji oraz kontaktu z osobami nieodpornymi.
Ile czasu trwa wysyp ospy?
Wysypka trwa zwykle około 7-10 dni, w czasie których zmienia się i goi.
Jakie są objawy ospy wietrznej?
Najczęstsze objawy to gorączka, osłabienie, ból głowy, brak apetytu oraz charakterystyczna swędząca wysypka.
Czy szczepionka przeciwko ospie wietrznej daje pełną odporność?
Szczepionka nie zapewnia 100% ochrony, ale znacząco zmniejsza ryzyko zachorowania i łagodzi przebieg choroby, jeśli dojdzie do zakażenia.
- Bednarek A., Profilaktyka ospy wietrznej u dzieci – implikacje dla edukacji pielęgniarskiej, „Borgis – Nowa Pediatria” 2015, nr 1, s. 25-30.
- Gajewski P., Szczeklik A., Interna Szczeklika, Wydawnictwo Medycyna Praktyczna, Kraków 2020.
- Hozyasz K., Ospa wietrzna – choroba o nie zawsze łagodnym przebiegu, „Borgis – Medycyna Rodzinna” 2004, nr 4, s. 167-168.
- Kawalec W., Grenda R., Ziółkowska H., Pediatria, Wydawnictwo PZWL, Warszawa 2013.
- Kołakowska K., Skuteczność profilaktycznych szczepień przeciwko ospie wietrznej, „Borgis – Nowa Pediatria” 2020, nr 1, s. 12-13.
- Mierzejewska, A., Jung, A. Ospa wietrzna u dzieci, Pediatria i Medycyna Rodzinna 329, (2012).
Podobne wpisy o zdrowiu:
Warto wiedzieć
- Dopamina – za co odpowiada i co się dzieje, gdy jest jej za mało lub za dużo?
- Siemię lniane w diecie na odchudzanie – jak działa i jak je stosować?
- Gastroskopia – co to za badanie, kiedy je wykonać i jak się przygotować?
- Wzdęty brzuch – najczęstsze przyczyny, objawy, kiedy do lekarza
- Szczepionka na półpasiec – jak działa, kto powinien się zaszczepić i kiedy?
- Półpasiec – objawy, przyczyny, leczenie, możliwe powikłania
- Nowa infolinia „Helpline” dla osób z chorobą Alzheimera i ich opiekunów
- Metformina – jak działa, kiedy ją stosować i jakie ma skutki uboczne?
- Ile trwa choroba bostońska (bostonka) u dorosłych – objawy i leczenie
- Statyny – czym są, jak działają, skuteczność i skutki uboczne
- Tężyczka – co to, objawy, leczenie
- Zespół metaboliczny – co to, objawy, przyczyny, leczenie
- PCOS (zespół policystycznych jajników) – co to, objawy, leczenie, zajście w ciążę
- Neuropatia obwodowa – co to jest, jak rozpoznać, jak leczyć?
- Ile ważna jest recepta i e-recepta online?
- Probiotyk po antybiotyku – kiedy brać, jak długo, po jakim czasie?
- Biegunka po antybiotyku – co robić, ile trwa, co jeść?
- Lekarz rodzinny – czym się zajmuje, jakie leki może wypisać?
- Antybiotyk a alkohol – czy można łączyć, skutki uboczne
- Co to są antybiotyki i jak je stosować? Najważniejsze informacje

