Zakrzepica nóg – objawy, przyczyny, leczenie
Najważniejsze informacje:
- Zakrzepica nóg (zakrzepica żył kończyn dolnych) to choroba zakrzepowo-zatorowa, w której dochodzi do powstania skrzepu (zakrzepu) krwi w żyłach – najczęściej głębokich, rzadziej powierzchownych.
- Czynniki ryzyka obejmują m.in.: długotrwałe unieruchomienie (np. po operacjach lub w czasie podróży), ciążę i połóg, hormonalną terapię estrogenową (antykoncepcja lub HTZ), choroby nowotworowe, żylaki, przebyte epizody zakrzepicy, trombofilie oraz zaawansowany wiek.
- Typowe objawy zakrzepicy nogi to: ból, obrzęk, zaczerwienienie, uczucie ciężkości, ucieplenie kończyny, a czasem widoczne poszerzenie żył powierzchownych.
- Podstawą diagnostyki jest badanie USG Doppler żył kończyn dolnych oraz oznaczenie poziomu D-dimerów.
- Leczenie obejmuje przede wszystkim farmakoterapię przeciwzakrzepową (np. heparyny, DOAC, VKA), kompresjoterapię (pończochy uciskowe) oraz działania profilaktyczne – leczenie żylaków, modyfikację stylu życia czy rehabilitację.
Zakrzepica kończyn dolnych to poważne schorzenie układu krążenia, które często rozwija się bez wyraźnych objawów aż do momentu wystąpienia groźnych powikłań. Rozwój zakrzepicy może być wynikiem uwarunkowań zdrowotnych (np. chorób układu krążenia czy zaburzeń krzepliwości krwi) oraz stylu życia pacjenta (długotrwałego przebywania w jednej pozycji, braku ruchu, palenia papierosów). Choć zakrzepica jest najczęściej kojarzona z bólem i obrzękiem jednej z kończyn dolnych, jej przebieg może być bardziej złożony. Fundamentalne znaczenie ma wczesna diagnoza oraz odpowiednio dobrana terapia, która pozwala skutecznie kontrolować chorobę i zmniejsza ryzyko jej nawrotu. Nieleczona zakrzepica nóg wiąże się z ryzykiem poważnych komplikacji, w tym zatorowości płucnej.
Zakrzepica nóg – co to?
O zakrzepicy nóg mówimy wtedy, gdy w żyłach kończyn dolnych tworzą się skrzepy krwi. W zależności od ich lokalizacji wyróżnia się dwa główne typy:
- zakrzepicę żył głębokich (DVT, deep vein thrombosis) – najczęstsza postać obserwowana u pacjentów; zakrzepy powstają w żyłach położonych głęboko, pod powięzią głęboką otaczającą mięśnie, przeważnie w obrębie żył podudzia;
- zakrzepowe zapalenie żył powierzchownych – dotyczy żył znajdujących się tuż pod skórą, powyżej powięzi.
Zakrzepica może przebiegać bez wyraźnych objawów lub manifestować się silnym bólem, obrzękiem, ociepleniem i zaczerwienieniem kończyny. Nieleczona choroba prowadzi często do groźnych powikłań, w tym do zatoru tętnicy płucnej.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
Rodzaje zakrzepicy nóg
Choroba może mieć różne formy – w zależności od lokalizacji i rozległości powstałego zakrzepu.
- Zakrzepica dystalna – rozwija się w dalszej części kończyny, zwykle w żyłach łydki. To najczęściej spotykany typ zakrzepicy. Często przebiega bezobjawowo, może ustąpić samoistnie, ale nieleczona może się rozszerzać na wyższe partie żył (co zwiększa ryzyko zatorowości płucnej).
- Zakrzepica proksymalna – obejmuje większe naczynia, takie jak żyła podkolanowa, udowa czy biodrowa. Jest bardziej niebezpieczna i wiąże się z wyższym ryzykiem powikłań, w tym zatorowości płucnej.
- Zakrzepica z masywnym obrzękiem bolesnym – ciężka postać zakrzepicy obejmująca większość głównych żył kończyny. Objawia się silnym bólem, masywnym obrzękiem i zaburzeniami odpływu krwi, stanowiąc bezpośrednie zagrożenie dla zdrowia oraz życia.
Jakie są przyczyny zakrzepicy żylnej kończyn dolnych?
Zakrzepica żylna kończyn dolnych to złożona choroba, której rozwój zależy od wielu czynników. Do jej powstania przyczyniają się zarówno indywidualne predyspozycje organizmu, jak i czynniki zewnętrzne – styl życia, przebyte choroby czy długotrwałe unieruchomienie.
Triada Virchowa
Klasyczny model patofizjologiczny, znany jako triada Virchowa, opisuje trzy główne procesy odpowiedzialne za rozwój zakrzepów w układzie żylnym. Mechanizmy te najczęściej występują jednocześnie, zwiększając znacznie ryzyko powstania zakrzepu.
- Zaburzenia przepływu krwi (zastój żylny):
- długotrwałe unieruchomienie (np. po operacjach, złamaniach, w czasie hospitalizacji);
- długie podróże samolotem lub samochodem;
- praca siedząca, brak aktywności fizycznej.
- Uszkodzenie ściany naczynia krwionośnego:
- zabiegi chirurgiczne (m.in. ortopedyczne i naczyniowe);
- urazy mechaniczne;
- wkłucia dożylne, cewniki naczyniowe;
- stany zapalne naczyń.
- Nadmierna krzepliwość krwi (trombofilia):
- predyspozycje genetyczne (np. mutacja czynnika V Leiden, mutacja protrombiny);
- ciąża i połóg;
- choroby nowotworowe;
- stosowanie hormonalnej antykoncepcji lub hormonalnej terapii zastępczej;
- choroby autoimmunologiczne (np. zespół antyfosfolipidowy);
- odwodnienie;
- niektóre leki (np. chemioterapia).
Zakrzepica w nodze – czynniki ryzyka
Na rozwój zakrzepicy wpływa wiele czynników – zarówno związanych ze stylem życia, jak i stanem zdrowia pacjenta.
- Czynniki ogólne:
- wiek >60 lat;
- nadwaga i otyłość;
- palenie tytoniu;
- odwodnienie.
- Czynniki medyczne:
- przewlekła niewydolność żylna;
- żylaki kończyn dolnych;
- przebyta zakrzepica żylna lub zatorowość płucna,
- choroby nowotworowe;
- hospitalizacja, długotrwałe unieruchomienie;
- operacje chirurgiczne – ortopedyczne (np. endoprotezoplastyka stawu biodrowego lub kolanowego), onkologiczne, ginekologiczne;
- choroby zapalne i autoimmunologiczne (np. toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów).
- Czynniki hormonalne:
- stosowanie antykoncepcji hormonalnej;
- hormonalna terapia zastępcza;
- ciąża i okres połogu.
- Czynniki związane ze stylem życia:
- długie podróże;
- siedzący tryb życia, brak aktywności fizycznej.
- Czynniki genetyczne:
- wrodzone trombofilie (np. mutacja czynnika V Leiden, mutacja protrombiny);
- niedobory białek antykoagulacyjnych (np. białka C, białka S, antytrombiny III).
Predyspozycje genetyczne stanowią jeden z czynników ryzyka zakrzepicy. Same rzadko powodują chorobę, jednak w połączeniu z innymi czynnikami znacząco zwiększają prawdopodobieństwo jej wystąpienia.
Sprawdź, czy kwalifikujesz się do leczenia nadwagi lub otyłości
Uwaga: Kalkulator BMI ma charakter orientacyjny i nie zastępuje konsultacji lekarskiej. Wskaźnik nie uwzględnia m.in. masy mięśniowej, budowy ciała ani wieku.
Zakrzepica nóg – objawy
Objawy zakrzepicy w nodze mogą być różne, w zależności od lokalizacji i rozległości skrzepu. Najczęściej występują:
- ból łydki lub całej kończyny – nasilający się przy chodzeniu lub ucisku (często opisywany jako typowy dla zakrzepicy ból piszczeli lub ból pod kolanem z tyłu);
- obrzęk nogi, zwykle jednostronny;
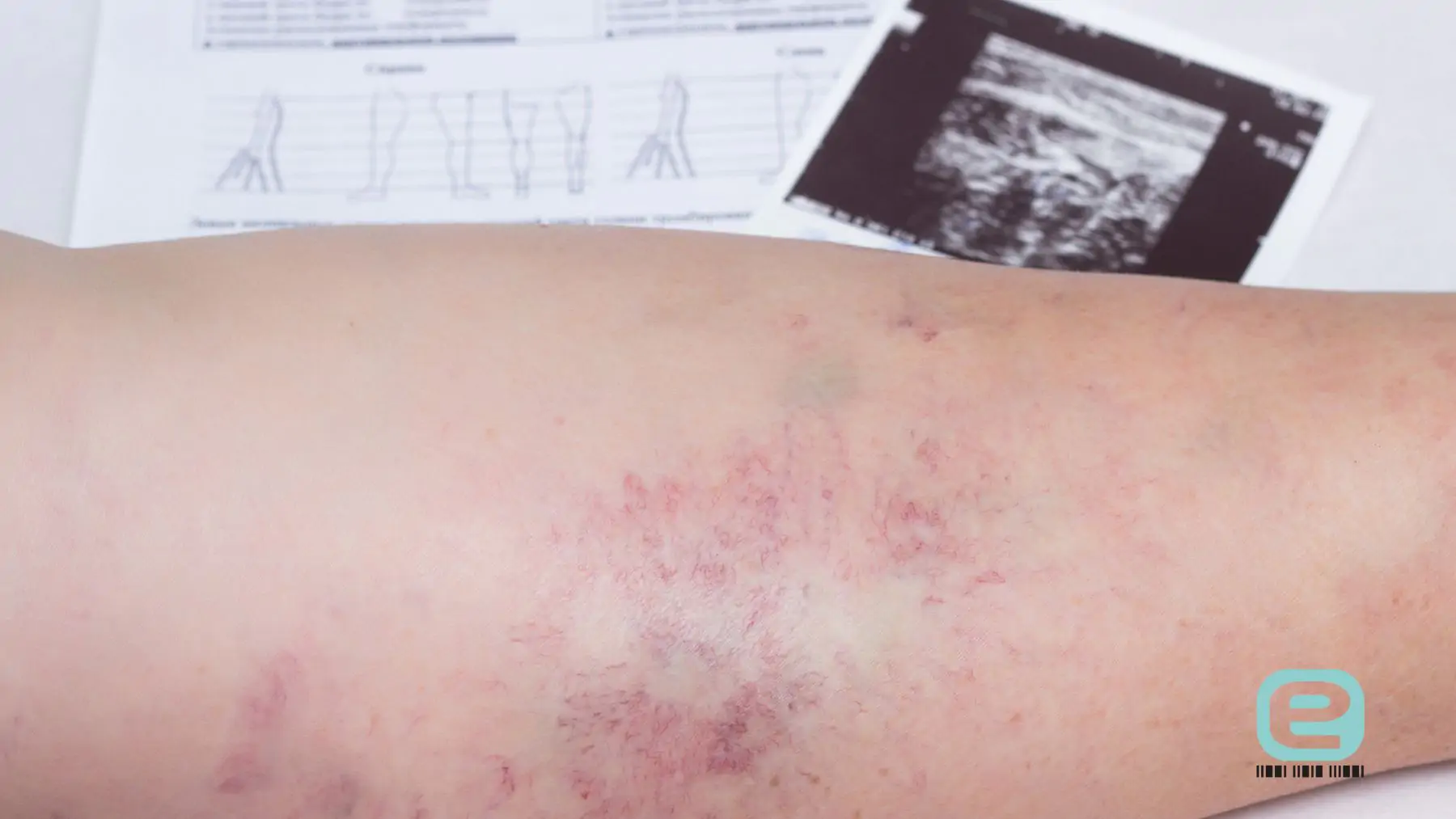
- czerwone plamy na nogach – zaczerwienienie skóry i jej ocieplenie, charakterystyczne są też widocznie poszerzone żyły;
- brązowe plamy na nogach – mogą świadczyć o przewlekłych zmianach po przebytym epizodzie zakrzepowym;
- mrowienie w nogach – rzadsze, choć również zgłaszane przez pacjentów.
Ból, nagły obrzęk, zmiana koloru skóry czy uczucie gorąca w kończynie mogą wskazywać na zakrzep w nodze – objawy te wymagają pilnej diagnostyki.
Duszność, ból w klatce piersiowej, krwioplucie – mogą oznaczać zatorowość płucną i wymagają natychmiastowego kontaktu z pogotowiem.
Lekarz od zakrzepicy – gdzie szukać pomocy?
W przypadku podejrzenia zakrzepicy żylnej kończyn dolnych należy jak najszybciej skonsultować się z lekarzem podstawowej opieki zdrowotnej, który przeprowadzi wstępną ocenę kliniczną, a w razie potrzeby zleci badanie obrazowe (najczęściej USG Doppler żył) oraz skieruje do odpowiedniego specjalisty.
Leczeniem zakrzepicy żylnej zajmują się głównie:
- angiolodzy – lekarze specjalizujący się w diagnostyce i terapii chorób układu naczyniowego;
- chirurdzy naczyniowi – specjaliści od chorób naczyń krwionośnych;
- hematolodzy – w przypadku podejrzenia zaburzeń krzepliwości (np. trombofilia wrodzona lub nabyta), zwłaszcza gdy zakrzepica nawraca lub występuje u młodych osób bez oczywistej przyczyny.
W sytuacjach nagłych, takich jak: jednostronny ból i obrzęk nogi, uczucie duszności, ból w klatce piersiowej, przyspieszony oddech lub kołatanie serca, należy natychmiast wezwać pogotowie ratunkowe lub zgłosić się do Szpitalnego Oddziału Ratunkowego (SOR). Objawy te mogą świadczyć o rozwijającym się zatorze płucnym, który stanowi poważne i potencjalnie śmiertelne powikłanie zakrzepicy. Szybka diagnoza i odpowiednie leczenie znacząco zmniejszają ryzyko powikłań oraz poprawiają rokowania.
Jakie badania przy zakrzepicy nóg?
Rozpoznanie zakrzepicy żył głębokich kończyn dolnych opiera się nie tylko na dokładnym wywiadzie i ocenie objawów klinicznych, ale przede wszystkim na wykonaniu odpowiednich badań diagnostycznych. Pozwalają one potwierdzić obecność skrzepu, określić jego lokalizację i ocenić stopień zaawansowania zmian.
- USG Doppler żył kończyn dolnych – złoty standard w diagnostyce zakrzepicy. Badanie ultrasonograficzne z oceną przepływu krwi pozwala wykryć obecność zakrzepu w żyle, ocenić jej drożność oraz kierunek przepływu. Jest nieinwazyjne, szybkie i bardzo czułe.
- D-dimery (badanie krwi) – podwyższony poziom D-dimerów może świadczyć o aktywnym procesie zakrzepowym. Ujemny wynik praktycznie wyklucza zakrzepicę u pacjentów z niskim lub umiarkowanym prawdopodobieństwem klinicznym. Pozytywny wynik nie potwierdza zakrzepicy jednoznacznie, dlatego zawsze wymaga dalszej weryfikacji obrazowej.
- Morfologia krwi i badania krzepliwości (koagulogram) – mogą wykazać nieprawidłowości w układzie krzepnięcia, które wpływają na ryzyko zakrzepów (np. obniżony poziom płytek krwi, wydłużony czas protrombinowy).
- Badania obrazowe w nietypowych lub trudnych przypadkach
- Flebografia kontrastowa – inwazyjne, ale bardzo dokładne badanie z użyciem kontrastu i RTG. Stosowane rzadko, głównie gdy wynik USG jest niejednoznaczny.
- Tomografia komputerowa (angio-TK) – wykorzystywana przy podejrzeniu zakrzepicy w obrębie żył miednicy lub w diagnostyce zatorowości płucnej.
- Rezonans magnetyczny (MRI) – alternatywa dla tomografii komputerowej, zwłaszcza przy trudno dostępnych lokalizacjach lub przeciwwskazaniach do kontrastu jodowego.
- Badania w kierunku trombofilii – wykonywane w przypadku nawrotowej zakrzepicy, jej wystąpienia u osób młodych bez oczywistej przyczyny lub przy dodatnim wywiadzie rodzinnym. Lekarz może zlecić testy na trombofilie wrodzone lub nabyte, np. mutację czynnika V Leiden, protrombiny, niedobory białka C, białka S, antytrombiny III, czy obecność przeciwciał antyfosfolipidowych.
Leczenie zakrzepicy nóg
Leczenie zakrzepicy żył głębokich kończyn dolnych jest procesem złożonym i zawsze wymaga indywidualnego podejścia. Dobór terapii zależy m.in. od lokalizacji i rozległości zakrzepu, ryzyka wystąpienia zatorowości płucnej, chorób współistniejących oraz ogólnego stanu zdrowia pacjenta.
Główne cele leczenia to:
- zahamowanie dalszego wzrostu skrzepu oraz zapobieganie jego przemieszczeniu (np. do tętnicy płucnej);
- zmniejszenie ryzyka nawrotów;
- ochrona przed powikłaniami przewlekłymi, takimi jak zespół pozakrzepowy.
Zakrzepica żył głębokich często współwystępuje z innymi schorzeniami układu krążenia (np. nadciśnieniem, przewlekłą niewydolnością żylną, miażdżycą), dlatego leczenie wymaga kompleksowego podejścia.
Terapia przeciwkrzepliwa – leki na zakrzepicę nóg
Podstawą leczenia są leki przeciwzakrzepowe (antykoagulanty). Ich zadaniem jest zatrzymanie wzrostu już istniejącego skrzepu, zapobieganie tworzeniu się nowych oraz zmniejszenie ryzyka groźnych powikłań. W zależności od sytuacji klinicznej, stanu pacjenta oraz etapu terapii stosuje się różne grupy leków.
- Heparyna drobnocząsteczkowa (LMWH) – stosowana we wczesnej fazie leczenia zakrzepicy, zazwyczaj w formie zastrzyków podskórnych. Działa szybko, skutecznie i ma przewidywalny profil farmakokinetyczny, dzięki czemu nie wymaga regularnego monitorowania parametrów krzepnięcia. Najczęściej podawana w warunkach szpitalnych lub ambulatoryjnych. W wybranych przypadkach, np. u pacjentów onkologicznych, może być stosowana jako leczenie długoterminowe.
- Bezpośrednie doustne antykoagulanty (DOAC, direct oral anticoagulants) – nie wymagają rutynowego monitorowania krzepliwości krwi (np. INR) i mają szybki początek działania. Są obecnie preferowaną opcją w leczeniu i profilaktyce zakrzepicy u większości pacjentów.
- Leki fibrynolityczne – stosowane tylko w wyjątkowych, ciężkich przypadkach, takich jak masywny zator płucny. Rozpuszczają skrzep, ale niosą ryzyko poważnych krwawień, dlatego ich zastosowanie ogranicza się do sytuacji zagrożenia życia.
Leczenie przeciwzakrzepowe niesie ryzyko powikłań krwotocznych, dlatego konieczne są regularne wizyty kontrolne i przestrzeganie zaleceń specjalisty.
Kompresjoterapia (terapia uciskowa)
Stosowanie specjalistycznych pończoch uciskowych dobieranych indywidualnie poprawia odpływ żylny kończyn dolnych, zmniejsza obrzęk i ból oraz zapobiega rozwojowi przewlekłej niewydolności żylnej i zespołu pozakrzepowego. Należy nosić je w ciągu dnia przez kilka miesięcy po epizodzie zakrzepicy.
Leczenie operacyjne – trombektomia
Obecnie operacyjne usunięcie zakrzepu stosuje się bardzo rzadko – jest ono zarezerwowane dla szczególnych sytuacji, takich jak:
- masywna zakrzepica kończyny dolnej z objawami niedokrwienia (tzw. zakrzepica zagrażająca kończynie, phlegmasia cerulea dolens);
- nieskuteczność leczenia przeciwkrzepliwego lub trombolitycznego;
- bezpośrednie zagrożenie życia.
W klasycznej trombektomii używa się m.in. cewnika Fogarty’ego – to elastyczny cewnik z balonikiem, który po wprowadzeniu do naczynia umożliwia mechaniczne usunięcie skrzepu. Zabieg wykonuje się najczęściej w znieczuleniu ogólnym.
W niektórych przypadkach stosuje się techniki małoinwazyjne:
- trombektomię mechaniczną;
- trombolizę kateterową, tj. podanie leku rozpuszczającego skrzeplinę bezpośrednio do żyły za pomocą cewnika.
Wszystkie te metody dostępne są w wyspecjalizowanych ośrodkach angiologicznych lub chirurgii naczyniowej.
Rehabilitacja przy zakrzepicy nóg
Rehabilitacja stanowi integralną część leczenia zakrzepicy nóg i ma na celu:
- poprawę krążenia żylnego;
- przywrócenie sprawności kończyny;
- zapobieganie powikłaniom, takim jak zespół pozakrzepowy.
Dieta i umiarkowana aktywność fizyczna nie zastępują leczenia farmakologicznego, ale stanowią istotne wsparcie zarówno w trakcie terapii, jak i w profilaktyce nawrotów.
Jakie są główne elementy rehabilitacji przy zakrzepicy nóg?
- Wczesna mobilizacja – jeśli nie ma przeciwwskazań, pacjent powinien być zachęcany do poruszania się już w pierwszych dniach leczenia. Leżenie w łóżku bez ruchu zwiększa ryzyko powikłań, w tym zatorowości płucnej.
- Ćwiczenia aktywizujące mięśnie kończyn dolnych (zwłaszcza łydek) – stymulują tzw. pompę mięśniową, która wspomaga powrót krwi żylnej do serca i zmniejsza zastój żylny.
- Fizjoterapia:
- ćwiczenia poprawiające zakres ruchu w stawie skokowym i kolanowym;
- ćwiczenia oddechowe wspomagające utlenowanie tkanek i krążenie żylne;
- masaż limfatyczny (manualny lub pneumatyczny) – zmniejsza obrzęki, ale mogą z niego korzystać wyłącznie pacjenci ustabilizowani, bez aktywnego procesu zakrzepowego.
- Terapia uciskowa (kompresjoterapia) – powinna być integralną częścią rehabilitacji. Zaleca się noszenie pończoch uciskowych II klasy kompresji (dobranych indywidualnie). Zmniejszają one ryzyko zespołu pozakrzepowego i poprawiają komfort pacjenta.
- Edukacja pacjenta – polega na wyjaśnieniu zasad terapii przeciwzakrzepowe i podkreśleniu znaczenia regularnych wizyt kontrolnych oraz wykonywania niezbędnych badań (np. monitorowania INR podczas stosowania warfaryny). Obejmuje również naukę profilaktyki nawrotów choroby oraz rozpoznawania wczesnych objawów zakrzepicy i zatorowości.
Zapobieganie kolejnym zakrzepom
Profilaktyka zakrzepicy nóg jest bardzo ważna u osób, które przeszły już epizod choroby lub mają podwyższone ryzyko jej wystąpienia, np. z powodu trombofilii, otyłości, żylaków, nowotworów czy długotrwałego unieruchomienia.
- Jednym z najważniejszych elementów zapobiegania nawrotom jest codzienna aktywność fizyczna – regularne spacery, jazda na rowerze czy ćwiczenia wzmacniające mięśnie łydek, które wspomagają powrót krwi żylnej do serca. Siedzący tryb życia i długie okresy bez ruchu, zwłaszcza w podróży lub po operacjach, istotnie zwiększają ryzyko powstania zakrzepów, dlatego należy unikać długotrwałego unieruchomienia. W trakcie podróży warto robić przerwy na rozprostowanie nóg lub wykonywać proste ćwiczenia stóp.
- Istotne jest także odpowiednie nawodnienie – odwodnienie prowadzi do zwiększenia lepkości krwi i sprzyja tworzeniu się zakrzepów. Szczególnie ważne jest to w czasie upałów, gorączki, biegunki lub podczas długich lotów, kiedy łatwo o niedobór płynów.
- Ponadto warto rzucić palenie, zadbać o prawidłową masę ciała i rozważyć – zawsze po konsultacji z lekarzem – zmianę metody antykoncepcji, jeśli stosowane preparaty hormonalne podnoszą ryzyko zakrzepicy. U pacjentów z nawracającą chorobą, współistniejącą trombofilią lub nowotworem może być konieczne długoterminowe lub dożywotnie leczenie przeciwzakrzepowe.
Zakrzepica nóg – leczenie domowe
Leczenie zakrzepicy nóg w warunkach domowych jest możliwe wyłącznie wtedy, gdy stan pacjenta jest stabilny, a ryzyko powikłań – przede wszystkim zatorowości płucnej – zostało wykluczone przez lekarza. Decyzję o leczeniu ambulatoryjnym zawsze podejmuje specjalista na podstawie dokładnej oceny klinicznej i wyników badań obrazowych (np. USG Doppler).
Jakie podstawowe zalecenia obejmuje leczenie domowe?
- Farmakoterapia – chory powinien regularnie przyjmować leki przeciwkrzepliwe (np. heparyny drobnocząsteczkowe lub doustne antykoagulanty), zgodnie z zaleceniami lekarza. Pominięcie dawki lub przerwanie leczenia może prowadzić do groźnych powikłań.
- Stosowanie pończoch uciskowych – wspomniana już kompresjoterapia zmniejsza obrzęk, poprawia przepływ krwi żylnej i może zapobiec zespołowi pozakrzepowemu. Ucisk powinien być odpowiednio dobrany (np. klasa II kompresji), najlepiej przez flebologa lub fizjoterapeutę po wykonaniu USG Doppler.
- Umiarkowana aktywność fizyczna – krótkie spacery po domu, ćwiczenia łydek i stóp (np. zginanie i prostowanie palców) stymulują tzw. pompę mięśniową i zapobiegają zastojowi żylnemu. Należy unikać zarówno nadmiernego wysiłku, jak i długotrwałego unieruchomienia.
- Odpoczynek z uniesioną kończyną – podnoszenie nogi powyżej poziomu serca, zwłaszcza po wysiłku fizycznym, ułatwia odpływ krwi i zmniejsza obrzęk. Zaleca się wykonywanie tej czynności kilka razy dziennie.
- Unikanie długotrwałego siedzenia lub stania – przebywanie długo w jednej pozycji (np. podczas pracy przy komputerze czy podróży) sprzyja zakrzepom. W takich sytuacjach należy co jakiś czas wstać, przejść się lub wykonać ćwiczenia kończyn dolnych.
- Pielęgnacja skóry kończyny – skóra w obrębie chorej kończyny może być bardziej wrażliwa, dlatego ważne jest unikanie urazów, stosowanie łagodnych preparatów nawilżających i codzienne obserwowanie zmian (np. przebarwień, owrzodzeń).
- Stałe monitorowanie objawów – należy zwrócić uwagę na nasilający się ból, powiększający się obrzęk, zaczerwienienie, uczucie ciężkości kończyny, duszność lub ból w klatce piersiowej. Pojawienie się tych objawów może świadczyć o rozwijających się powikłaniach i wymaga natychmiastowego kontaktu z lekarzem lub udania się na SOR.
Nie należy stosować maści rozgrzewających, gorących okładów ani masować kończyny objętej zakrzepicą, ponieważ może to zwiększyć ryzyko oderwania się skrzepu i wystąpienia zatorowości.
Zakrzepica w nodze – powikłania
Zakrzepica żył głębokich kończyn dolnych, zwłaszcza niepoddana terapii lub niewłaściwie leczona, może prowadzić do poważnych powikłań – zarówno ostrych, jak i przewlekłych.
- Zatorowość płucna (PE, pulmonary embolism) – ostre powikłanie zakrzepicy. Dochodzi do niego, gdy fragment skrzepu oderwie się z żyły (najczęściej kończyny dolnej) i przemieści z prądem krwi do tętnicy płucnej, powodując jej częściowe lub całkowite zablokowanie. Objawy mogą pojawić się nagle i obejmować: duszność, ból w klatce piersiowej, przyspieszony oddech i tętno, krwioplucie, omdlenie lub nagłe zatrzymanie krążenia. Zatorowość płucna stanowi stan zagrożenia życia i wymaga natychmiastowej interwencji medycznej.
- Zespół pozakrzepowy (post-thrombotic syndrome, PTS) – przewlekłe powikłanie zakrzepicy żył głębokich, które może pojawić się miesiące lub lata po epizodzie zakrzepicy. Wynika z uszkodzenia zastawek żylnych i trwałego upośledzenia odpływu żylnego. Objawy to: przewlekły obrzęk kończyny, uczucie ciężkości lub bólu nasilające się przy długim staniu lub siedzeniu, przebarwienia skóry (hiperpigmentacja, stwardnienia), poszerzone żyły powierzchowne (wtórne żylaki), w cięższych przypadkach – owrzodzenia żylne okolicy kostki przyśrodkowej. Zespół pozakrzepowy znacząco pogarsza jakość życia i może wymagać długotrwałego leczenia zachowawczego (kompresjoterapia, rehabilitacja).
- Nawroty zakrzepicy – u pacjentów z niektórymi czynnikami ryzyka (np. trombofilią, chorobą nowotworową, niewystarczającą terapią przeciwzakrzepową) może dojść do kolejnych epizodów zakrzepicy. Każdy nawrót zwiększa ryzyko zatorowości i nasila uszkodzenie układu żylnego.
FAQ
Odpowiedzi na najczęstsze pytania dotyczące zakrzepicy nóg
Czerwone plamy na nogach – czy to zakrzepica?
Zaczerwienienie oraz ocieplenie skóry, szczególnie gdy występują jednostronnie wraz z obrzękiem i bólem, mogą świadczyć o zakrzepicy. Należy jednak dodać, że podobne objawy występują także w przebiegu innych schorzeń (zapalenie skóry, reakcje alergiczne), dlatego zawsze wymagana jest konsultacja lekarska.
Jak wygląda zakrzepica na nodze?
Typowy obraz to: jednostronny obrzęk (najczęściej łydki lub całej nogi), zaczerwienienie lub brązowawe przebarwienia, ucieplenie skóry, ból (np. pulsujący, nasilający się przy dotyku lub chodzeniu), napięcie skóry i wyraźniejsze zarysowanie żył powierzchownych.
Ból pod kolanem z tyłu – czy to zakrzepica?
Ból w okolicy podkolanowej może świadczyć o zakrzepicy żyły podkolanowej, zwłaszcza gdy pojawia się nagle, jest jednostronny i towarzyszy mu obrzęk łydki. Podobne objawy mogą występować również przy torbieli Bakera lub przeciążeniu mięśni.
Mrowienie w nogach – czy to zakrzepica?
Uczucie mrowienia nie jest typowym objawem zakrzepicy. Może się pojawić w wyniku ucisku na nerwy przez obrzęknięte tkanki, ale częściej występuje w chorobach neurologicznych.
Brązowe plamy na nogach – czy to zakrzepica?
Brązowe przebarwienia skóry w okolicy kostki przyśrodkowej mogą być objawem przewlekłej niewydolności żylnej, która często rozwija się jako powikłanie po przebytym epizodzie zakrzepicy (zespół pozakrzepowy). Zmiany te mają zwykle trwały charakter.
Zakrzep (zator) w nodze – objawy, co robić?
Objawy zakrzepicy to m.in.: ból, obrzęk, uczucie ciężkości oraz zaczerwienienie kończyny. W przypadku ich wystąpienia należy jak najszybciej skontaktować się z lekarzem lub zgłosić się na SOR, ponieważ nieleczona zakrzepica może prowadzić do groźnej dla życia zatorowości płucnej.
Jak objawia się zakrzepica pod kolanem?
Typowe objawy to: ból z tyłu kolana lub w łydce, obrzęk, napięcie mięśni, trudności w zgięciu nogi, zwiększone ucieplenie skóry.
Ból łydki – czy to zakrzepica?
Jednostronny ból łydki, zwłaszcza jeśli towarzyszy mu obrzęk, uczucie napięcia i ocieplenie skóry, może sugerować zakrzepicę żył głębokich. W przypadku wystąpienia takich dolegliwości konieczna jest pilna konsultacja lekarska i wykonanie odpowiednich badań diagnostycznych.
Jak wygląda noga przy zakrzepicy?
Kończyna objęta zakrzepicą jest obrzęknięta (często asymetrycznie), zaczerwieniona lub przebarwiona, cieplejsza od drugiej, napięta, z widocznymi żyłami powierzchownymi. Co więcej, może być wrażliwa na dotyk.
Jak boli noga przy zakrzepicy?
Ból jest zwykle tępy, rozlany i nasila się przy staniu, chodzeniu czy ucisku. Najczęściej lokalizuje się w łydce lub pod kolanem. Może też występować uczucie rozpierania lub ciężkości.
Czy antykoncepcja może powodować zakrzepicę żylną nóg?
Antykoncepcja zawierająca estrogeny (np. dwuskładnikowe tabletki antykoncepcyjne) zwiększa ryzyko zakrzepicy, zwłaszcza u kobiet z dodatkowymi czynnikami ryzyka (palenie tytoniu, otyłość, trombofilia, siedzący tryb życia). Każda decyzja o stosowaniu hormonów powinna być poprzedzona konsultacją lekarską.
- Krasiński Z., Aniukiewicz K., Krasińska A. i wsp., Zakrzepica żył powierzchownych a zakrzepica żył głębokich, Pediatria i Medycyna Rodzinna, 2017.
- Migdalski A., Ciecierski M., Jawień A., Fizjologia i patofizjologia odpływu żylnego, Przewodnik Lekarza, 2004.
- Szczeklik A., Gajewski P., Interna Szczeklika, Wydawnictwo Medycyna Praktyczna, 2017.
Podobne wpisy o zakrzepicy:
Warto wiedzieć
- Zakrzepica żył powierzchownych – objawy, leczenie
- Niewydolność żylna – co to, objawy, leczenie
- Zakrzep brzeżny odbytu (zakrzepica odbytu) – co to, objawy, leczenie
- Zakrzepica w ciąży – czynniki ryzyka, objawy, leczenie
- Siniaki na nogach – skąd się biorą, co oznaczają, jak leczyć?
- Zaburzenia krzepliwości krwi – przyczyny, objawy, leczenie
- Zakrzepica żył głębokich – objawy, leczenie
- Płytki krwi – podwyższone, za niskie, norma – co oznaczają?
- Zatorowość płucna – objawy, przyczyny, leczenie
- Antykoncepcja hormonalna a ryzyko zakrzepicy
- Czego nie wolno robić przy zakrzepicy?
- Żylaki na nogach – objawy, przyczyny, leczenie

