Półpasiec – objawy, przyczyny, leczenie, możliwe powikłania
Najważniejsze informacje
- Półpasiec jest chorobą zakaźną, którą wywołuje reaktywacja wirusa ospy wietrznej i półpaśca (VZV). Patogen pozostaje w organizmie po przechorowaniu ospy wietrznej i może uaktywnić się po wielu latach.
- Najbardziej typowym objawem półpaśca jest bolesna wysypka w postaci pęcherzyków, która pojawia się zwykle po jednej stronie ciała wzdłuż przebiegu zajętego nerwu. Zmiany skórne poprzedza często ból, pieczenie lub mrowienie skóry.
- Choroba rozwija się etapami i zazwyczaj trwa od 2 do 4 tygodni, jednak u niektórych pacjentów ból może utrzymywać się dłużej.
- Najczęstszym, a zarazem najbardziej uciążliwym powikłaniem choroby jest neuralgia popółpaścowa, czyli przewlekły ból neuropatyczny utrzymujący się miesiącami.
- Skuteczne leczenie wymaga szybkiego wdrożenia leków przeciwwirusowych, najlepiej w ciągu 72 godzin od pojawienia się pierwszych zmian skórnych.
- Najskuteczniejszą metodą zapobiegania półpaścowi jest szczepienie ochronne, które znacząco ogranicza ryzyko zachorowania oraz wystąpienia ciężkiego przebiegu choroby i jej powikłań.
Półpasiec to podstępna choroba zakaźna, która często pojawia się nagle, zwykle w okresach osłabienia odporności. Choć wiele osób kojarzy ją głównie z wysypką skórną, w rzeczywistości jest to poważne schorzenie neurologiczne, które może powodować silny ból i długotrwałe dolegliwości. Wirus przez lata pozostaje w uśpieniu, a gdy ponownie się uaktywni, wywołuje stan zapalny nerwów i skóry. Jak wygląda półpasiec i jakie objawy powinny wzbudzić szczególny niepokój?
Półpasiec – czym jest i jaki ma związek z ospą wietrzną?
Półpasiec (łac. herpes zoster) to choroba zakaźna wywoływana przez wirus VZV (Varicella-Zoster Virus). Ten sam patogen powoduje ospę wietrzną, która najczęściej występuje w dzieciństwie. Po przebyciu infekcji wirus nie znika jednak z organizmu – pozostaje w nim w formie uśpionej przez wiele lat.
Po ustąpieniu objawów ospy wietrznej wirus pozostaje w zwojach nerwów czuciowych, gdzie przechodzi w stan latencji. Oznacza to, że przez długi czas nie wywołuje żadnych dolegliwości. W związku z tym wiele osób nawet nie zdaje sobie sprawy, że patogen nadal znajduje się w organizmie.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
U części pacjentów po latach dochodzi jednak do reaktywacji wirusa. Wówczas rozwija się półpasiec – choroba, która pojawia się wyłącznie u osób, które w przeszłości przebyły ospę wietrzną lub miały kontakt z wirusem VZV.
Kiedy wirus ponownie się uaktywnia, zaczyna przemieszczać się wzdłuż włókien nerwowych aż do skóry. W efekcie pojawiają się charakterystyczne objawy półpaśca, czyli bolesne zmiany skórne w postaci pęcherzyków. Zmiany pojawiają się zazwyczaj po jednej stronie ciała, wzdłuż przebiegu zajętego nerwu.
Rodzaje półpaśca
Półpasiec może przyjmować różne postacie kliniczne, w zależności od lokalizacji zmian skórnych oraz stanu odporności pacjenta. Należą do nich:
- półpasiec klasyczny – najczęstsza postać choroby. Charakterystyczne objawy to silny ból, pieczenie oraz zmiany skórne, które z czasem mogą przekształcać się w bolesne nadżerki. Ta forma choroby zwykle ustępuje po kilku tygodniach, choć jej następstwem może być neuralgia popółpaścowa;
- półpasiec rozsiany – zmiany skórne pojawiają się w wielu miejscach na ciele i nie ograniczają się do jednego dermatomu. Półpasiec rozsiany występuje najczęściej u osób z obniżoną odpornością, np. u pacjentów leczonych onkologicznie lub podczas przyjmowania leków immunosupresyjnych;
- półpasiec oczny – rozwija się, gdy wirus zajmuje pierwszą gałąź nerwu trójdzielnego. Zmiany skórne pojawiają się w okolicy czoła, nosa lub oka. Nieleczony półpasiec oczny może prowadzić do poważnych powikłań okulistycznych, w tym nawet do utraty wzroku;
- półpasiec uszny – pojawia się w obrębie ucha i przewodu słuchowego. Objawy choroby obejmują silny ból ucha, wysypkę oraz możliwe porażenie nerwu twarzowego;
- półpasiec zgorzelinowy – rzadka, ale bardzo ciężka postać choroby. Dochodzi w niej do głębokiego uszkodzenia tkanek skóry, które może prowadzić do powstawania rozległych owrzodzeń oraz pozostawieniem zgorzelinowych owrzodzeń po wygojeniu zmian;
- półpasiec krwotoczny – w tej postaci choroby pęcherzyki wypełnione są krwistą treścią. Objawy mogą być bardziej nasilone niż w klasycznym przebiegu półpaśca, a zmiany skórne goją się dłużej. Często jest to forma związana z ciężkim przebiegiem choroby oraz większym ryzykiem powikłań.
Przyczyny półpaśca
Główną przyczyną półpaśca jest ponowna aktywacja wirusa VZV, który pozostaje w organizmie po przechorowaniu ospy wietrznej. Do reaktywacji dochodzi najczęściej wtedy, gdy układ odpornościowy przestaje skutecznie kontrolować wirusa.
Sprawdź, czy kwalifikujesz się do leczenia nadwagi lub otyłości
Uwaga: Kalkulator BMI ma charakter orientacyjny i nie zastępuje konsultacji lekarskiej. Wskaźnik nie uwzględnia m.in. masy mięśniowej, budowy ciała ani wieku.
Istnieje kilka czynników, które zwiększają ryzyko choroby:
- wiek i naturalne osłabienie odporności – choroba znacznie częściej występuje u osób z obniżoną odpornością. Dotyczy to głównie osób po 50. roku życia;
- choroby przewlekłe – do reaktywacji wirusa może dojść u pacjentów zmagających się z chorobami, które zaburzają funkcjonowanie układu odpornościowego, takimi jak zakażenie wirusem HIV, choroby nowotworowe czy choroby autoimmunologiczne;
- leczenie wpływające niekorzystnie na układ odpornościowy – zwiększone ryzyko zachorowania dotyczy także osób przyjmujących leki immunosupresyjne oraz po przeszczepach narządów;
- silny stres i ogólne osłabienie organizmu.
Warto też pamiętać, że przechorowanie półpaśca nie daje trwałej odporności. Nawroty zdarzają się stosunkowo rzadko (u około 5 – 6% pacjentów), jednak wciąż są możliwe, a ryzyko to rośnie wraz z wiekiem i stopniem upośledzenia odporności.
Czy półpasiec jest zaraźliwy?
Wokół tematu zakaźności półpaśca narosło wiele mitów. Choć jest to choroba zakaźna, wirus nie przenosi się tak łatwo jak w przypadku przeziębienia czy grypy. Chory może jednak być źródłem zakażenia – kontakt z wirusem nie powoduje półpaśca, ale może wywołać ospę wietrzną u osób, które wcześniej na nią nie chorowały.
- Źródłem zakażenia jest płyn z pęcherzyków pojawiających się na skórze w przebiegu półpaśca. Zawiera on aktywny wirus ospy wietrznej i półpaśca (VZV).
- Do zakażenia dochodzi głównie przez bezpośredni kontakt ze zmianami skórnymi, a nie drogą kropelkową na odległość.
- Ryzyko zakażenia utrzymuje się do czasu, aż wszystkie zmiany skórne przyschną i pokryją się strupami. Po ustąpieniu zmian skórnych chory przestaje być zakaźny.
- Jeśli wysypka znajduje się na tułowiu i można ją zakryć ubraniem, ryzyko zakażenia innych osób jest niewielkie, zwłaszcza przy zachowaniu podstawowych zasad higieny (np. częstym myciu rąk).
- Większą ostrożność należy zachować, gdy zmiany skórne pojawiają się na twarzy lub dłoniach, ponieważ trudniej je odizolować od otoczenia.
Szczególną ostrożność powinny zachować osoby z grup ryzyka, u których zakażenie wirusem ospy wietrznej może mieć cięższy przebieg. Należą do nich:
- kobiety w ciąży, które nie chorowały na ospę wietrzną;
- noworodki i wcześniaki;
- osoby z obniżoną odpornością;
- pacjenci leczeni onkologicznie lub po przeszczepach.
U tych osób zakażenie wirusem VZV może prowadzić do ciężkiego przebiegu choroby i poważnych powikłań. Warto również podkreślić, że osoby, które przebyły ospę wietrzną w przeszłości lub zostały zaszczepione, posiadają przeciwciała przeciwko wirusowi. Dlatego kontakt z chorym na półpasiec nie powoduje u nich ani ospy wietrznej, ani półpaśca.
Charakterystyczne objawy półpaśca i przebieg choroby
Choroba rozwija się etapami, a objawy często pojawiają się stopniowo. Początkowe dolegliwości mogą być też niespecyficzne, co sprawia, że łatwo jest pomylić półpaśca z innymi schorzeniami.
Faza wstępna – objawy przed pojawieniem się wysypki
U wielu pacjentów pierwsze objawy choroby pojawiają się jeszcze przed wystąpieniem zmian skórnych. Ten etap trwa zwykle od 1 do 5 dni. Typowe dolegliwości to:
- silny ból lub pieczenie w miejscu wystąpienia wysypki;
- mrowienie, swędzenie lub nadwrażliwość skóry;
- dolegliwości bólowe wzdłuż zajętego nerwu;
- ból głowy;
- ogólne osłabienie organizmu i złe samopoczucie.
W tym okresie półpasiec bywa trudny do rozpoznania, ponieważ na skórze nie pojawiają się jeszcze żadne zmiany.
Faza wysypkowa
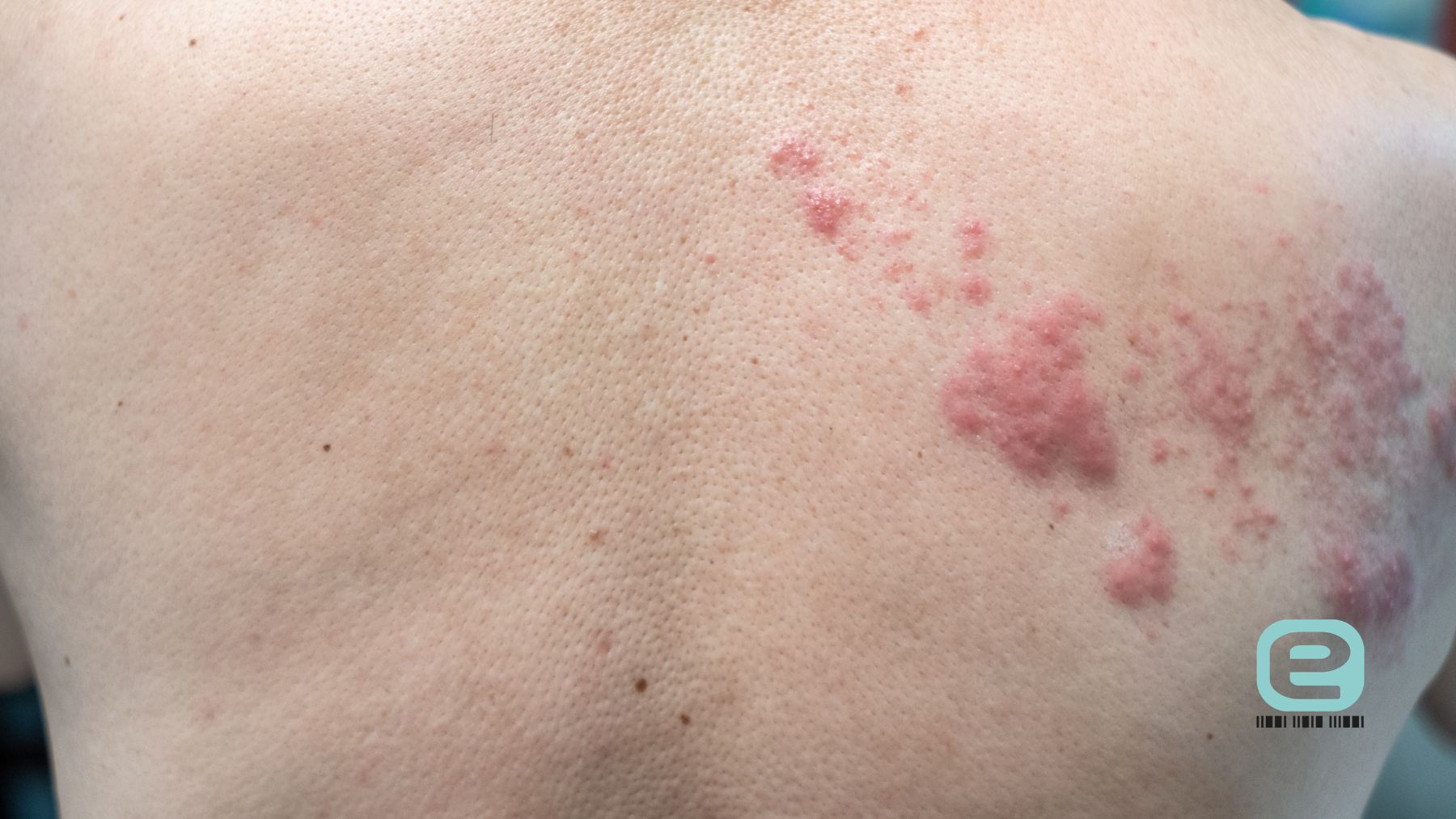
Po kilku dniach pojawiają się charakterystyczne objawy półpaśca, czyli zmiany skórne. Najczęściej:
- najpierw pojawia się zaczerwienienie skóry;
- następnie powstają grudki;
- w krótkim czasie rozwijają się bolesne pęcherzyki wypełnione płynem.
Zmiany skórne mają specyficzny układ. Pojawiają się po jednej stronie ciała i zwykle nie przekraczają linii środkowej. Układają się pasmowo wzdłuż przebiegu zajętego nerwu. Najczęściej można zaobserwować je na:
- klatce piersiowej;
- plecach;
- szyi;
- twarzy.
Faza gojenia zmian skórnych
Po kilku dniach pęcherzyki zaczynają mętnieć i pękać. W ich miejscu mogą pojawiać się bolesne nadżerki, które stopniowo pokrywają się strupami. Zazwyczaj:
- zmiany skórne goją się w ciągu 2 – 4 tygodni;
- po ich ustąpieniu skóra wraca do pierwotnego stanu;
- blizny pozostają rzadko, zwłaszcza jeśli nie doszło do nadkażenia bakteryjnego.
Kiedy objawy choroby wymagają pilnej konsultacji lekarskiej?
W większości przypadków półpasiec można leczyć w domu pod kontrolą lekarza podstawowej opieki zdrowotnej. Zdarzają się jednak sytuacje, w których objawy choroby wymagają pilnej konsultacji lekarskiej lub nawet hospitalizacji. Jest to konieczne zwłaszcza wtedy, gdy pojawią się następujące objawy:
- zmiany skórne na twarzy, szczególnie w okolicy oka, nosa lub ucha;
- objawy neurologiczne, takie jak silny ból głowy, sztywność karku, zaburzenia świadomości, zawroty głowy, niedowłady czy asymetria twarzy;
- wysypka u osób z obniżoną odpornością, np. w trakcie chemioterapii, po przeszczepach lub z zakażeniem wirusem HIV;
- półpasiec u kobiet w ciąży, który wymaga szczególnej kontroli lekarskiej i indywidualnego postępowania terapeutycznego;
- brak poprawy lub pogorszenie stanu skóry mimo leczenia, zwłaszcza gdy pojawia się nasilony ból, ropna wydzielina, silne zaczerwienienie skóry lub gorączka. Objawy te mogą świadczyć o nadkażeniu bakteryjnym.
Diagnostyka i leczenie półpaśca
Rozpoznanie półpaśca w większości przypadków bazuje na obrazie klinicznym. W praktyce lekarz stawia diagnozę na podstawie charakterystycznych zmian skórnych oraz typowego układu wysypki. Pęcherzykowate zmiany pojawiają się najczęściej po jednej stronie ciała i układają się wzdłuż przebiegu nerwu.
Dodatkową wskazówką diagnostyczną są objawy poprzedzające pojawienie się wysypki, takie jak:
- pieczenie;
- mrowienie;
- silny ból w miejscu przyszłych zmian skórnych.
Najważniejszą rolę w terapii odgrywa czas. Leczenie przeciwwirusowe należy rozpocząć w ciągu 72 godzin od pojawienia się wysypki, ponieważ wtedy jest najbardziej skuteczne. W leczeniu półpaśca stosuje się przede wszystkim leki przeciwwirusowe, które hamują namnażanie wirusa VZV. Najczęściej są to:
- acyklowir;
- walacyklowir;
- famcyklowir.
Leki przeciwwirusowe zazwyczaj podaje się doustnie przez około 7 dni. W ciężkich przypadkach (np. u osób z obniżoną odpornością, pacjentów leczonych onkologicznie lub przy powikłaniach narządowych) konieczne może być leczenie szpitalne i podawanie acyklowiru dożylnie.
W terapii półpaśca stosuje się też metody objawowe. Silny ból to jeden z najbardziej charakterystycznych objawów półpaśca, dlatego lekarze często stosują różne grupy leków przeciwbólowych. W zależności od nasilenia objawów mogą być stosowane:
- paracetamol lub ibuprofen;
- słabe opioidy (np. tramadol);
- leki stosowane w bólu neuropatycznym, takie jak gabapentyna czy pregabalina.
Leczenie domowe i pielęgnacja zmian skórnych
W większości przypadków półpasiec można leczyć w warunkach domowych pod kontrolą lekarza. Bardzo ważna jest jednak odpowiednia pielęgnacja skóry, która łagodzi przebieg choroby i chroni przed nadkażeniem bakteryjnym.
Podstawowe zasady postępowania obejmują:
- utrzymywanie zmian skórnych w czystości i suchości;
- delikatne mycie skóry wodą z łagodnym środkiem myjącym;
- stosowanie preparatów odkażających zaleconych przez lekarza (np. z oktenidyną);
- unikanie drapania zmian skórnych.
Nie zaleca się stosowania gęstych maści, pudrów ani papek, ponieważ mogą one utrudniać gojenie i sprzyjać namnażaniu bakterii.
Możliwe powikłania półpaśca
U większości pacjentów półpasiec ustępuje wraz z wygojeniem zmian skórnych. U niektórych osób przewlekłe zakażenie wirusem VZV może jednak prowadzić do powikłań, które pojawiają się w trakcie infekcji lub nawet wiele tygodni po jej zakończeniu. Ryzyko ich wystąpienia rośnie przede wszystkim u osób starszych, pacjentów z obniżoną odpornością oraz w sytuacji, gdy leczenie przeciwwirusowe zostało wdrożone zbyt późno. Powikłania półpaśca mogą dotyczyć zarówno skóry, jak i układu nerwowego, a ich charakter często zależy od lokalizacji zajętego nerwu.
Neuralgia popółpaścowa
Najczęstszym powikłaniem półpaśca jest neuralgia popółpaścowa (PHN, postherpetic neuralgia). Jest to przewlekły ból neuropatyczny utrzymujący się ponad 3 miesiące po wygojeniu zmian skórnych. Dolegliwości pojawiają się w miejscu wcześniejszej wysypki i wynikają z uszkodzenia włókien nerwowych przez wirusa. Pacjenci najczęściej opisują ból jako:
- palący lub piekący;
- przeszywający, przypominający porażenie prądem;
- nasilający się przy dotyku skóry lub zmianie temperatury.
Często towarzyszy mu także allodynia, czyli nadwrażliwość skóry, w której nawet delikatny dotyk ubrania lub podmuch powietrza powoduje silny ból. Neuralgia popółpaścowa może utrzymywać się miesiącami, a u części pacjentów nawet latami. Długotrwałe dolegliwości bólowe prowadzą często do zaburzeń snu, przewlekłego zmęczenia, a także do znacznego obniżenia jakości życia.
Ciężki przebieg kliniczny półpaśca
U niektórych pacjentów półpasiec może przyjąć szczególnie ciężką postać, zwłaszcza gdy choroba dotyczy ważnych struktur nerwowych lub narządów zmysłów. Jednym z najgroźniejszych powikłań jest półpasiec oczny, który rozwija się w przypadku zajęcia pierwszej gałęzi nerwu trójdzielnego. Objawy obejmują wówczas wysypkę na czole, powiece lub nosie. W takiej sytuacji istnieje ryzyko zajęcia gałki ocznej i poważnych powikłań okulistycznych.
Nieleczony półpasiec oczny może prowadzić do:
- zapalenia spojówek i rogówki;
- zapalenia błony naczyniowej oka;
- jaskry wtórnej lub zaćmy;
- a w skrajnych przypadkach nawet trwałej utraty wzroku.
Do ciężkich postaci choroby należy także półpasiec uszny (zespół Ramsaya Hunta). W jego przebiegu pojawia się wysypka w przewodzie słuchowym oraz silny ból ucha, a także porażenie nerwu twarzowego, które może powodować opadanie kącika ust i trudności z zamykaniem oka.
W rzadkich przypadkach półpasiec może również prowadzić do powikłań ośrodkowego układu nerwowego, takich jak:
- zapalenie opon mózgowo-rdzeniowych;
- zapalenie mózgu;
- inne powikłania neurologiczne.
Trwałe następstwa półpaśca
U części pacjentów półpasiec pozostawia trwałe następstwa, które mogą utrzymywać się nawet po całkowitym wygojeniu zmian skórnych. Do najczęstszych należą:
- przewlekły ból w przebiegu neuralgii popółpaścowej;
- zaburzenia czucia w obrębie skóry;
- blizny i przebarwienia po zmianach skórnych.
Jeśli w trakcie choroby doszło do nadkażenia bakteryjnego uszkodzonej skóry, mogą powstać głębsze uszkodzenia tkanek oraz bardziej widoczne blizny. W rzadkich przypadkach ciężkie postacie choroby mogą prowadzić także do trwałych powikłań neurologicznych lub uszkodzeń narządów zmysłów, takich jak pogorszenie słuchu czy zaburzenia widzenia.
Profilaktyka – czy istnieje szczepionka przeciwko półpaścowi?
W profilaktyce półpaśca stosuje się szczepionkę rekombinowaną, która zawiera fragment białka wirusa VZV (glikoproteinę E). Preparat nie zawiera żywego wirusa, dlatego może być stosowany także u osób z osłabioną odpornością. Schemat szczepienia obejmuje podanie 2 dawek w odstępie od 2 do 6 miesięcy. Badania kliniczne wykazały, że szczepienie na półpaśca zmniejsza ryzyko zachorowania o ponad 90%, a także znacząco ogranicza ryzyko wystąpienia powikłań półpaśca, takich jak neuralgia popółpaścowa.
Szczepienie jest szczególnie zalecane:
- osobom po 50. roku życia;
- pacjentom z chorobami przewlekłymi;
- osobom z obniżoną odpornością;
- osobom w trakcie leczenia immunosupresyjnego;
- pacjentom po przebytych chorobach nowotworowych.
Szczepienie przeciw półpaścowi jest jedną z najskuteczniejszych metod zapobiegania ciężkim postaciom choroby oraz powikłaniom neurologicznym. Warto też zaznaczyć, że nawet jeśli osoba zaszczepiona zachoruje (co zdarza się rzadko), przebieg choroby jest zazwyczaj znacznie łagodniejszy. Objawy choroby są mniej nasilone, ból trwa krócej, a ryzyko powikłań i trwałych następstw półpaśca jest zdecydowanie mniejsze. Szczepionka przeciw półpaścowi jest dostępna w Polsce na receptę. Od 1 kwietnia 2025 r. objęta jest też nowymi zasadami refundacji (50% lub 100%), dlatego warto zapytać o nią lekarza podczas wizyty u lekarza rodzinnego.
FAQ
Odpowiedzi na najczęściej zadawane pytania dotyczące półpaśca, jego przebiegu oraz codziennego funkcjonowania w trakcie choroby
Ile trwa półpasiec?
Najczęściej choroba trwa od 2 do 4 tygodni. Pęcherzyki goją się w ciągu kilkunastu dni, a strupy stopniowo odpadają. U części pacjentów ból może utrzymywać się dłużej w postaci neuralgii popółpaścowej.
Czy można myć się mając półpasiec?
Tak, należy dbać o higienę skóry, aby zapobiec nadkażeniom bakteryjnym. Zalecany jest krótki prysznic w letniej wodzie z użyciem łagodnych środków myjących. Skórę należy osuszać, delikatnie przykładając ręcznik do ciała.
Czy przy półpaścu można pić alkohol?
Nie jest to zalecane. Alkohol osłabia układ odpornościowy i może wchodzić w interakcje z lekami przeciwbólowymi oraz przeciwwirusowymi stosowanymi w leczeniu półpaśca.
Jak długo zwolnienie lekarskie na półpasiec?
Najczęściej zwolnienie trwa około 2 – 3 tygodni, czyli do czasu wygojenia zmian skórnych. W przypadku powikłań, np. neuralgii popółpaścowej, niezdolność do pracy może trwać dłużej.
Czy półpasiec może wystąpić bez wysypki?
Tak. Istnieje rzadka postać choroby – Zoster sine herpete (ZSH), w której pojawia się silny ból wzdłuż nerwu, ale bez charakterystycznej wysypki. Taka postać bywa trudniejsza do rozpoznania.
Czy domowe sposoby na półpasiec są skuteczne?
Domowe metody mogą jedynie łagodzić objawy, np. świąd czy ból. Nie zastąpią jednak leczenia przeciwwirusowego, które hamuje namnażanie wirusa i zmniejsza ryzyko powikłań.
Czy można zachorować na półpasiec dwa razy?
Tak, choć zdarza się to rzadko. Ryzyko nawrotu jest większe u osób starszych oraz u pacjentów z obniżoną odpornością.
Czy smarować półpasiec fioletem lub pudrem?
Nie zaleca się stosowania fioletu ani gęstych pudrów. Mogą one utrudniać ocenę zmian skórnych przez lekarza i sprzyjać nadkażeniom bakteryjnym.
- Albrecht P., Patrzałek M., Goryński P., Zagrożenie półpaścem i jego powikłaniami w Polsce i na świecie w zależności od wieku, „Przegląd epidemiologiczny” 2015, t. 69, s. 841–843.
- Bujnowska-Fedak M., Nowe możliwości profilaktyki półpaśca, „Kurier Medyczny” 2023, t. 4, s. 38–39.
- Bujnowska-Fedak M., Węgierek P., Pacjent z półpaścem w praktyce lekarza rodzinnego, Forum Medycyny Rodzinnej 2018;12(3):107-114.
- Siewert B., Wysocki J., Ospa wietrzna i półpasiec – obraz kliniczny i możliwości profilaktyki [w:] Lekarz POZ 6/2018
- Tomasiewicz K., Szczepienie, które chroni przed bólem. Półpasiec oczami eksperta, „Kurier Medyczny” 2025, t. 3, s. 40–41.
Podobne wpisy o zdrowiu:
Warto wiedzieć
- Wzdęty brzuch – najczęstsze przyczyny, objawy, kiedy do lekarza
- Szczepionka na półpasiec – jak działa, kto powinien się zaszczepić i kiedy?
- Nowa infolinia „Helpline” dla osób z chorobą Alzheimera i ich opiekunów
- Metformina – jak działa, kiedy ją stosować i jakie ma skutki uboczne?
- Ile trwa choroba bostońska (bostonka) u dorosłych – objawy i leczenie
- Statyny – czym są, jak działają, skuteczność i skutki uboczne
- Tężyczka – co to, objawy, leczenie
- Ospa wietrzna – przyczyny, objawy, leczenie
- Zespół metaboliczny – co to, objawy, przyczyny, leczenie
- PCOS (zespół policystycznych jajników) – co to, objawy, leczenie, zajście w ciążę
- Neuropatia obwodowa – co to jest, jak rozpoznać, jak leczyć?
- Ile ważna jest recepta i e-recepta online?
- Probiotyk po antybiotyku – kiedy brać, jak długo, po jakim czasie?
- Biegunka po antybiotyku – co robić, ile trwa, co jeść?
- Lekarz rodzinny – czym się zajmuje, jakie leki może wypisać?
- Antybiotyk a alkohol – czy można łączyć, skutki uboczne
- Co to są antybiotyki i jak je stosować? Najważniejsze informacje
- Lipidogram (profil lipidowy) – co to za badanie, wyniki, normy
- Lekarz internista – czym się zajmuje, jakie leki może wypisać?
- Glikokortykosteroidy (leki) – co to, jak działają, skutki uboczne

