Reumatoidalne zapalenie stawów (RZS)
Reumatoidalne zapalenie stawów (RZS) to choroba reumatyczna, która może prowadzić do poważnych ograniczeń ruchowych, utraty samodzielności oraz przewlekłego bólu. Schorzenie nie dotyczy wyłącznie stawów – może mieć wpływ także na inne narządy i układy, dlatego wymaga kompleksowego podejścia diagnostycznego i terapeutycznego. RZS diagnozuje się najczęściej u osób między 30. a 60. r.ż., ale występuje także u młodszych dorosłych, dzieci (młodzieńcze idiopatyczne zapalenie stawów) oraz seniorów. Choroba rozwija się stopniowo, a jej wczesne objawy łatwo pomylić z przemęczeniem czy efektami przeciążenia stawów.
Teleporada po receptę online
1 Wybierz lek i uzupełnij formularz
2 Przejdź e-konsultację i odbierz zalecenia
3 Możesz otrzymać e-receptę i kod gotowy do realizacji
Popularne leki na reumatoidalne zapalenie stawów (RZS)
Reumatoidalne zapalenie stawów (RZS) – przyczyny, objawy
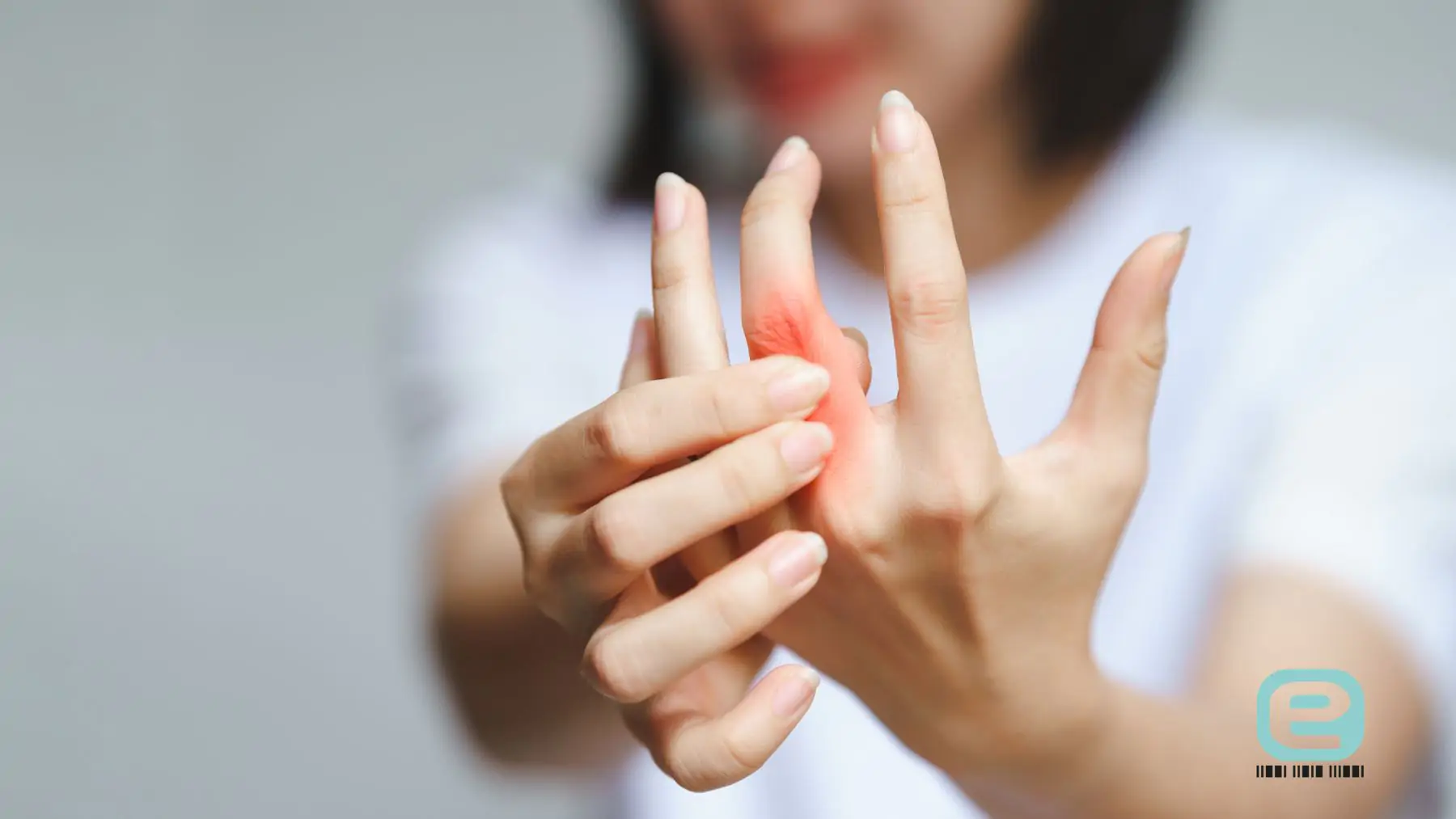
Najważniejsze informacje:
- Reumatoidalne zapalenie stawów (RZS) to przewlekła, układowa choroba autoimmunologiczna, która atakuje przede wszystkim błonę maziową stawów, prowadząc do ich bólu, obrzęku, sztywności i postępującego zniszczenia.
- Przyczyna RZS nie została dotąd jednoznacznie określona. Uważa się, że za rozwój choroby odpowiada złożona interakcja czynników genetycznych (m.in. określonych alleli genu HLA-DRB1), środowiskowych (np. palenie tytoniu, kontakt z pyłami nieorganicznymi, przebyte infekcje) oraz zaburzeń w funkcjonowaniu układu odpornościowego, które prowadzą do przewlekłego stanu zapalnego o podłożu autoimmunologicznym.
- Do typowych objawów RZS należą: symetryczny ból i obrzęk drobnych stawów, (zwłaszcza dłoni i stóp), poranna sztywność trwająca ponad godzinę, przewlekłe zmęczenie, osłabienie siły mięśniowej. W bardziej zaawansowanych stadiach choroby mogą pojawić się deformacje oraz ograniczenie ruchomości.
- Reumatoidalne zapalenie stawów (RZS) może wiązać się również z objawami pozastawowymi, takimi jak: guzki reumatoidalne, wtórny zespół Sjögrena, zapalenie naczyń, a także zmiany w narządach wewnętrznych (płuca, serce, nerki) i układzie nerwowym (np. neuropatie).
Reumatoidalne zapalenie stawów (RZS) to choroba reumatyczna, która może prowadzić do poważnych ograniczeń ruchowych, utraty samodzielności oraz przewlekłego bólu. Schorzenie nie dotyczy wyłącznie stawów – może mieć wpływ także na inne narządy i układy, dlatego wymaga kompleksowego podejścia diagnostycznego i terapeutycznego. RZS diagnozuje się najczęściej u osób między 30. a 60. r.ż., ale występuje także u młodszych dorosłych, dzieci (młodzieńcze idiopatyczne zapalenie stawów) oraz seniorów. Choroba rozwija się stopniowo, a jej wczesne objawy łatwo pomylić z przemęczeniem czy efektami przeciążenia stawów.
RZS – co to jest reumatoidalne zapalenie stawów?
Reumatoidalne zapalenie stawów (ICD-10: M05, M06), znane również jako gościec przewlekle postępujący, to progresywna choroba autoimmunologiczna o charakterze zapalnym. Oprócz stawów może zajmować także inne narządy i układy – skórę, oczy, płuca, serce czy naczynia krwionośne.
RZS może rozwinąć się w każdym wieku, choć najczęściej diagnozowane jest u osób między 30. a 60. r.ż. Kobiety chorują około trzykrotnie częściej niż mężczyźni. Szacuje się, że na RZS choruje około 0,5–1% populacji.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
Chorobie często towarzyszą objawy ogólnoustrojowe – przewlekłe zmęczenie, osłabienie, stany podgorączkowe lub gorączka, a także utrata masy ciała.
Seroujemne i serododatnie reumatoidalne zapalenie stawów
Reumatoidalne zapalenie stawów – w zależności od obecności specyficznych autoprzeciwciał w surowicy krwi – można podzielić na dwa główne typy.
- Serododatnie RZS – w tej postaci w surowicy pacjenta wykrywa się charakterystyczne autoprzeciwciała: czynnik reumatoidalny (RF, rheumatoid factor) oraz przeciwciała przeciwko cyklicznemu cytrulinowanemu peptydowi (anty-CCP). Ich obecność ma istotne znaczenie diagnostyczne (szczególnie przeciwciała anty-CCP są wysoce swoiste dla RZS). Serododatnia postać choroby wiąże się częściej z cięższym i bardziej agresywnym przebiegiem, większym ryzykiem powikłań pozastawowych oraz szybszym postępem uszkodzeń stawów.
- Seroujemne RZS – w tej postaci autoprzeciwciała RF i anty-CCP nie są obecne we krwi. Diagnoza opiera się głównie na objawach klinicznych, badaniach obrazowych oraz innych kryteriach klasyfikacyjnych (np. zapalenie ≥1 stawu, utrzymywanie się objawów ≥6 tygodni, wysokie wskaźniki zapalne – OB, CRP). Choć seroujemna postać choroby jest kojarzona z łagodniejszym przebiegiem, u części pacjentów może prowadzić do znacznego uszkodzenia stawów i niepełnosprawności.
Reumatoidalne zapalenie stawów – przyczyny
Reumatoidalne zapalenie stawów (RZS) to przewlekła, układowa choroba autoimmunologiczna, której przyczyny nie zostały do końca poznane. Wiadomo jednak, że do jej rozwoju przyczynia się współdziałanie wielu czynników: genetycznych, immunologicznych, środowiskowych i hormonalnych.
RZS – przyczyny – czynniki genetyczne
Istotną rolę w rozwoju choroby odgrywają czynniki genetyczne, zwłaszcza obecność alleli genu HLA-DRB1 (znanych jako shared epitope), które zwiększają podatność na zachorowanie. Poza tym geny, takie jak PTPN22 czy STAT4, również wpływają na ryzyko wystąpienia RZS. Trzeba jednak dodać, że czynniki genetyczne nie są wystarczające do wywołania choroby, ponieważ konieczna jest także interakcja z czynnikami środowiskowymi. Dzięki współdziałaniu tych elementów dochodzi do zaburzeń w regulacji układu immunologicznego i rozwoju przewlekłego zapalenia stawów.
RZS to choroba autoimmunologiczna – zaburzenia układu odpornościowego
W przebiegu reumatoidalnego zapalenia stawów układ odpornościowy rozpoznaje własne tkanki jako obce i inicjuje przeciwko nim reakcję zapalną. W tym przypadku opisywany proces koncentruje się głównie na błonie maziowej stawów. Przewlekły stan zapalny prowadzi do stopniowego uszkodzenia chrząstki stawowej, kości oraz struktur okołostawowych (ścięgna, więzadła), co z czasem skutkuje bólem, obrzękiem, ograniczeniem ruchomości i zniekształceniem stawów.
Istotną rolę w patogenezie reumatoidalnego zapalenia stawów odgrywają autoprzeciwciała, w tym:
- czynnik reumatoidalny (RF) – najczęściej przeciwciało klasy IgM skierowane przeciwko fragmentowi Fc immunoglobulin klasy IgG; może występować również w innych chorobach autoimmunologicznych oraz u osób zdrowych, zwłaszcza w podeszłym wieku, dlatego nie jest swoistym markerem reumatoidalnego zapalenia stawów;
- przeciwciała anty-CCP (przeciw cyklicznym cytrulinowanym peptydom) – bardziej swoiste dla RZS niż RF; mogą być wykrywane już we wczesnej fazie choroby, często jeszcze przed pojawieniem się objawów klinicznych.
Obecność autoprzeciwciał ma znaczenie zarówno diagnostyczne, jak i prognostyczne – wykrycie anty-CCP wiąże się zazwyczaj z cięższym przebiegiem choroby i większym ryzykiem uszkodzenia stawów.
Czynniki środowiskowe a rozwój RZS
Środowisko zewnętrzne odgrywa istotną rolę w aktywacji układu odpornościowego u osób podatnych genetycznie. Do najlepiej poznanych czynników należą:
- palenie tytoniu – jeden z najistotniejszych środowiskowych czynników ryzyka; zwiększa prawdopodobieństwo rozwoju serododatniego RZS i wiąże się z poważniejszym przebiegiem choroby;
- infekcje wirusowe i bakteryjne – niektóre patogeny (np. Epstein-Barr virus, Parvovirus B19) mogą wyzwalać odpowiedź autoimmunologiczną poprzez zjawisko mimikry molekularnej;
- przewlekły stres psychiczny – wpływa na układ neuroimmunologiczny, zwiększając podatność na zaostrzenie choroby i wpływając negatywnie na jej przebieg.
RZS a czynniki hormonalne i płeć
RZS występuje około trzy razy częściej u kobiet niż u mężczyzn. Uważa się, że różnice hormonalne, szczególnie związane z poziomem estrogenów, wpływają na regulację odpowiedzi immunologicznej. Choroba może ujawniać się lub zaostrzać w okresach zmian hormonalnych, takich jak: ciąża (zwykle poprawa objawów), połóg (częste zaostrzenia), menopauza (zwiększone ryzyko zachorowania lub progresji).
Reumatoidalne zapalenie stawów (RZS) – objawy
Objawy reumatoidalnego zapalenia stawów (RZS) są zróżnicowane i zależą od fazy oraz indywidualnego przebiegu choroby. Mogą obejmować zarówno niespecyficzne dolegliwości ogólne, jak i charakterystyczne objawy zapalenia stawów – ból, obrzęk i ograniczenie ruchomości.
Receptomat w telefonie!
Dbaj o zdrowie tak jak Ci wygodnie!Aplikacja Receptomat to innowacyjne rozwiązanie telemedyczne, które pozwala dbać o ciągłość leczenia w prosty sposób. Usługi medyczne są dostępne dla Ciebie przez 7 dni w tygodniu! Umów się na teleporadę, prześlij dokumentację medyczną, ustaw powiadomienia o lekach. Wygodnie, szybko, niezawodnie.

Pierwsze objawy RZS
Początkowe objawy są zazwyczaj mało charakterystyczne, przez co łatwo je zbagatelizować lub pomylić z przemęczeniem, infekcją czy innymi schorzeniami. Co więcej, symptomy mogą pojawiać się na długo przed wystąpieniem typowego zapalenia stawów, co opóźnia diagnozę i wdrożenie leczenia.
Jakie mogą być wczesne objawy RZS?
- Poranna sztywność stawów trwająca powyżej godziny – jeden z najbardziej charakterystycznych objawów. Pacjent ma problemy z poruszaniem się po przebudzeniu.
- Przewlekłe zmęczenie niezależne od aktywności fizycznej – czasem towarzyszy mu stan podgorączkowy, niewielka utrata masy ciała oraz uczucie osłabienia czy rozbicia.
- Ból i obrzęk drobnych stawów rąk oraz nadgarstków – zwłaszcza stawów śródręczno-paliczkowych (MCP) i międzypaliczkowych bliższych (PIP). Ból może pojawiać się zarówno podczas ruchu, jak i w spoczynku. Skóra nad zajętymi stawami jest zaczerwieniona, obrzęknięta i ucieplona.
- Trudności w wykonywaniu precyzyjnych czynności (zapinanie guzików, pisanie, otwieranie słoików) – spowodowane bólem, sztywnością i ograniczeniem ruchomości stawów.
- Niespecyficzne objawy ogólne – m.in. zmniejszenie apetytu, bezsenność, drażliwość, spadek nastroju.
Objawy RZS u dorosłych
Reumatoidalne zapalenie stawów u dorosłych często rozwija się stopniowo i początkowo może przebiegać bez wyraźnych objawów. Wczesne symptomy są zazwyczaj niespecyficzne i obejmują m.in.: przewlekłe zmęczenie, ogólne osłabienie, obniżoną wydolność fizyczną oraz stany podgorączkowe.
Z czasem dochodzi do rozwoju charakterystycznego – przewlekłego i symetrycznego – zapalenia stawów, co oznacza, że objawy występują po obu stronach ciała – najczęściej w obrębie nadgarstków, kolan i drobnych stawów rąk.
Jakie są inne objawy RZS u dorosłych?
- Ograniczenie ruchomości – poranna sztywność stawów, występująca po przebudzeniu, utrudnia codzienne funkcjonowanie pacjenta.
- Zniekształcenia stawów i przykurcze – długotrwałe zapalenie prowadzi do uszkodzenia struktur stawowych, co skutkuje deformacją i ograniczeniem ich funkcji.
- Zanik i osłabienie mięśni – wynikające z przewlekłego bólu, zmniejszonej aktywności fizycznej i reakcji zapalnej.
- Trudności z wyprostowaniem palców – sztywność i zmiany strukturalne mogą utrudniać wykonywanie nawet prostych czynności manualnych.
- Tzw. ręka reumatoidalna – charakterystyczna deformacja, w której palce ustawiają się w nienaturalnych pozycjach, a zaciśnięcie dłoni w pięść może okazać się niemożliwe.
Badania obrazowe (np. RTG) mogą wykazać: obrzęk tkanek miękkich, osteoporozę przystawową (zmniejszenie gęstości kości w pobliżu stawów), obecność nadżerek i ubytków kostnych (erozji).
Młodzieńcze idiopatyczne zapalenie stawów (MIZS) – objawy
U niemowląt i dzieci w wieku przedszkolnym młodzieńcze idiopatyczne zapalenie stawów (MIZS) może objawiać się przewlekłym bólem i obrzękiem jednego lub kilku stawów, poranną sztywnością oraz trudnościami w poruszaniu. Objawy stawowe często współwystępują z objawami ogólnymi, takimi jak: stany podgorączkowe, zmęczenie, brak apetytu, a w niektórych postaciach także wysypka skórna lub powiększenie węzłów chłonnych.
RZS – objawy pozastawowe
Reumatoidalne zapalenie stawów (RZS) to choroba o charakterze układowym – może wpływać nie tylko na stawy, ale również na wiele innych narządów i tkanek w organizmie.
Jakie objawy pozastawowe występują najczęściej u pacjentów z RZS?
- Guzki reumatoidalne – twarde, niebolesne, podskórne zmiany zapalne, które najczęściej lokalizują się w miejscach narażonych na przewlekły ucisk (łokcie, palce rąk czy okolice stawów). Występują głównie u osób z długotrwałym, aktywnym przebiegiem choroby oraz dodatnim czynnikiem reumatoidalnym (RF).
- Wtórny zespół Sjögrena (zespół suchości oczu i ust) – powoduje przewlekłe zapalenie gruczołów łzowych oraz ślinowych. Objawia się suchością oczu (uczucie piasku pod powiekami, pieczenie), suchością w jamie ustnej, trudnościami w połykaniu i zwiększonym ryzykiem próchnicy oraz infekcji.
- Zapalenie naczyń krwionośnych (vasculitis) – rzadki, ale poważny objaw pozastawowy RZS, który może obejmować drobne lub średnie naczynia. Prowadzi do owrzodzeń skóry, plamicy, martwicy tkanek, a w ciężkich przypadkach – do uszkodzenia narządów wewnętrznych (np. nerek, układu nerwowego).
- Niedokrwistość (anemia chorób przewlekłych) – częste powikłanie przewlekłego stanu zapalnego w RZS objawiające się osłabieniem, bladością skóry, dusznością wysiłkową i zmniejszoną tolerancją wysiłku.
Objawy pozastawowe RZS wskazują na układowy charakter choroby i jej potencjalnie poważny przebieg, dlatego właściwa diagnoza oraz kompleksowe, interdyscyplinarne leczenie mają na celu nie tylko ochronę stawów, ale również zapobieganie i kontrolę powikłań ogólnoustrojowych.
RZS – objawy neurologiczne
Objawy neurologiczne występujące u części pacjentów z reumatoidalnym zapaleniem stawów (RZS) są najczęściej wynikiem przewlekłego stanu zapalnego tkanek otaczających nerwy, ucisku struktur nerwowych przez zmiany zapalne lub bezpośredniego uszkodzenia nerwów w mechanizmie autoimmunologicznym.
Jakie objawy neurologiczne mogą towarzyszyć RZS?
- Neuropatie obwodowe – uszkodzenie nerwów obwodowych prowadzące do objawów, takich jak: drętwienie, mrowienie, pieczenie, osłabienie siły mięśniowej oraz zaburzenia czucia w kończynach. Neuropatie mogą mieć charakter czuciowy, ruchowy lub mieszany.
- Zespół cieśni nadgarstka – najczęstsza forma mononeuropatii w RZS powstająca na skutek zapalenia i obrzęku w obrębie kanału nadgarstka. Objawia się bólem, drętwieniem, uczuciem „prądu” lub osłabieniem mięśni kciuka i dłoni, szczególnie w nocy oraz nad ranem.
- Zespół górnego otworu klatki piersiowej (ucisk nerwów szyjnych) – występuje rzadziej i może być spowodowany zmianami zwyrodnieniowymi oraz zapalnymi w odcinku szyjnym kręgosłupa.
- Bóle neuropatyczne i zaburzenia czucia – uporczywe dolegliwości o charakterze piekącym, kłującym lub palącym, często nasilające się w spoczynku. Pacjenci mogą mieć także zaburzenia odczuwania bólu, dotyku, temperatury.
- Zajęcie kręgosłupa szyjnego (np. podwichnięcie kręgu szczytowego – C1/C2) – rzadki, lecz groźny objaw zaawansowanego RZS. Może prowadzić do ucisku rdzenia kręgowego i powodować bóle karku, zaburzenia równowagi, mrowienia, a w ciężkich przypadkach — niedowłady lub problemy z kontrolą zwieraczy.
Objawy skórne RZS
Do skórnych objawów reumatoidalnego zapalenia stawów zalicza się przede wszystkim, wspomniane już wcześniej, guzki reumatoidalne, czyli twarde, niebolesne podskórne zmiany, które pojawiają się zwykle w okolicach łokci, palców, pięt, ścięgien Achillesa lub innych miejsc narażonych na przewlekły ucisk i tarcie. Guzki te zazwyczaj nie wywołują bólu, jednak w przypadku owrzodzenia lub zakażenia mogą prowadzić do podrażnień i wywoływać dyskomfort.
Jakie inne zmiany na skórze występują u części pacjentów z RZS?
- Zaczerwienienia, przebarwienia i wybroczyny – szczególnie w przebiegu zapalenia naczyń krwionośnych (vasculitis), co może objawiać się jako plamica, siność, plamy rumieniowe lub nawet martwica skóry (w zaawansowanych przypadkach).
- Guzki naczyniowe i owrzodzenia skóry – wynikające z niedokrwienia lub zapalenia małych naczyń. W ciężkich postaciach mogą wystąpić na palcach, podudziach czy stopach.
- Pokrzywkowate zmiany skórne lub rumień – rzadziej spotykane, związane z aktywną fazą choroby lub reakcjami immunologicznymi.
Niektóre zmiany mogą wynikać również z działań niepożądanych stosowanej terapii (metotreksat, leki biologiczne) lub chorób współistniejących, dlatego wszelkie objawy skórne u pacjenta z RZS wymagają konsultacji lekarskiej i – w razie potrzeby – oceny dermatologicznej.
Reumatoidalne zapalenie stawów – przebieg choroby
Reumatoidalne zapalenie stawów przebiega zwykle z naprzemiennymi okresami zaostrzeń i remisji. Choroba może mieć łagodny lub agresywny charakter – u niektórych pacjentów rozwija się powoli, u innych z kolei dość szybko prowadzi do uszkodzenia oraz deformacji stawów. Wczesne rozpoznanie i wdrożenie leczenia (np. metotreksatem, lekami biologicznymi, inhibitorami JAK) zwiększają szanse na remisję oraz ograniczają ryzyko powstawania trwałych zmian w stawach.
Objawy zaostrzenia RZS mogą obejmować:
- nasilenie bólu i obrzęku stawów;
- wydłużenie porannej sztywności (powyżej godziny);
- ograniczenie ruchomości;
- przewlekłe zmęczenie;
- pogorszenie ogólnego samopoczucia;
- wzrost parametrów stanu zapalnego (np. OB, CRP).
Nieleczone lub źle kontrolowane RZS może prowadzić do: niepełnosprawności, trwałej destrukcji stawów, zajęcia narządów wewnętrznych (np. płuc, serca, naczyń krwionośnych), zwiększonego ryzyka chorób sercowo-naczyniowych, a nawet przedwczesnej śmierci.
RZS – choroba układowa – skutki
Reumatoidalne zapalenie stawów to choroba układowa, co oznacza, że przewlekły stan zapalny może prowadzić do rozwoju powikłań w różnych narządach i układach organizmu. Poniżej zostały zebrane najważniejsze pozastawowe skutki schorzenia.
- Układ sercowo-naczyniowy:
- przyspieszona miażdżyca – przewlekły stan zapalny sprzyja uszkodzeniu śródbłonka naczyń i rozwojowi zmian miażdżycowych;
- zwiększone ryzyko zawału serca i udaru mózgu – pacjenci z RZS mają istotnie wyższe ryzyko incydentów sercowo-naczyniowych;
- zapalenie osierdzia – może prowadzić do bólu w klatce piersiowej, duszności;
- kardiomiopatia i niewydolność serca – w zaawansowanej chorobie, szczególnie nieleczonej.
- Układ oddechowy:
- śródmiąższowa choroba płuc – może prowadzić do duszności i przewlekłego kaszlu (jedno z najpoważniejszych powikłań);
- zapalenie opłucnej – objawia się bólem w klatce piersiowej i obecnością płynu w jamie opłucnej;
- guzki reumatoidalne w płucach – zazwyczaj bezobjawowe, ale czasami powikłane zapaleniem lub pęknięciem.
- Układ nerwowy:
- zespół cieśni nadgarstka – częsty objaw ucisku nerwów przez zmiany zapalne w stawie;
- neuropatie obwodowe – uszkodzenia nerwów obwodowych, np. w wyniku zapalenia naczyń (vasculitis);
- objawy ze strony ośrodkowego układu nerwowego (rzadziej) – np. zmiany naczyniowe w mózgu.
- Układ pokarmowy:
- wrzody żołądka i krwawienia przewodu pokarmowego – niektóre objawy wynikają z powikłań leczenia, np. stosowania NLPZ;
- zaburzenia czynności wątroby – zwłaszcza w wyniku działania leków, np. metotreksatu.
- Układ kostny:
- osteoporoza – nasilana przez przewlekły stan zapalny oraz stosowanie glikokortykosteroidów;
- zwiększone ryzyko złamań – szczególnie u kobiet po menopauzie.
- Wzrok:
- zespół suchego oka – najczęstsza manifestacja okulistyczna;
- zapalenie twardówki lub nadtwardówki – może prowadzić do powikłań grożących utratą wzroku.
- Układ krwiotwórczy i immunologiczny:
- niedokrwistość chorób przewlekłych (anemia of chronic disease, ACD) – spowodowana stanem zapalnym;
- zespół Felty’ego – rzadkie, ale poważne powikłanie reumatoidalnego zapalenia stawów, które objawia się powiększeniem śledziony (splenomegalia) oraz zmniejszeniem liczby neutrofili (neutropenia);
- limfadenopatia, wzrost ryzyka chłoniaka – zwłaszcza przy długotrwałym, aktywnym RZS.
FAQ
Ile kosztuje badanie na reumatoidalne zapalenie stawów?
Koszt podstawowych badań (m.in. RF – czynnik reumatoidalny, anty-CCP, OB, CRP) w prywatnych laboratoriach w Polsce to zazwyczaj od 100 do 300 zł w zależności od zakresu testów. W ramach NFZ badania te są bezpłatne, jeśli są zlecone przez lekarza.
Jakie są objawy początkowe RZS?
Wczesne objawy RZS to poranna sztywność stawów, ból i obrzęk drobnych stawów, zwłaszcza dłoni i nadgarstków oraz ogólne zmęczenie.
Czy dostępny jest antybiotyk na reumatoidalne zapalenie stawów?
Nie, RZS nie leczy się antybiotykami, ponieważ nie jest to choroba bakteryjna. W leczeniu wykorzystuje się leki modyfikujące przebieg choroby, leki biologiczne, glikokortykosteroidy i leki przeciwzapalne (NLPZ).
Co pomaga na reumatoidalne zapalenie stawów?
Oprócz leków, na RZS pomagają: regularna rehabilitacja (w tym masaże i krioterapia), umiarkowana aktywność fizyczna, zdrowa dieta przeciwzapalna oraz techniki radzenia sobie ze stresem (który może nasilać objawy choroby).
Reumatoidalne zapalenie stawów a morsowanie – czy to pomaga?
Morsowanie u niektórych pacjentów może działać przeciwzapalnie. Reakcja na zimno jest indywidualna – u części pacjentów może przynieść ulgę, u innych pogorszenie objawów. Warto skonsultować się z reumatologiem.
Czy RZS jest dziedziczne?
RZS nie jest dziedziczone bezpośrednio, ale istnieje genetyczna predyspozycja. Osoby, u których w rodzinie występowało RZS, mają nieco wyższe ryzyko zachorowania, ale nie jest to regułą.
Jak i kiedy objawia się młodzieńcze reumatoidalne zapalenie stawów?
Młodzieńcze RZS (młodzieńcze idiopatyczne zapalenie stawów, MIZS) rozwija się przed 16. rokiem życia. Objawia się bólem, obrzękiem i sztywnością stawów (często symetrycznych), zwłaszcza rano oraz po okresie bezruchu. Możliwe są również gorączka i wysypka.
Jakie są wczesne objawy reumatoidalnego zapalenia stawów?
Najczęściej są to poranna sztywność, ból małych stawów, zmęczenie i stopniowe ograniczenie sprawności.
Jak i gdzie boli reumatoidalne zapalenie stawów kręgosłupa?
Reumatoidalne zapalenie stawów kręgosłupa powoduje ból i sztywność głównie w odcinku szyjnym – objawy nasilają się zwłaszcza rano i przy ruchu.
Jak objawia się reumatoidalne zapalenie stawów stopy?
Reumatoidalne zapalenie stawów stopy objawia się bólem, obrzękiem, sztywnością, trudnościami w poruszaniu się oraz deformacją stawów.
Czy reumatoidalne zapalenie stawów jest wyleczalne?
RZS nie jest chorobą całkowicie wyleczalną, ale odpowiednie leczenie pozwala osiągnąć remisję i zatrzymać jej postęp. Kluczowe jest wczesne wykrycie i leczenie.
Jak objawia się reumatoidalne zapalenie stawów kolana?
Kolano staje się bolesne, opuchnięte i sztywne, a z czasem może dojść do ograniczenia ruchu i deformacji.
Jakie są najnowsze metody leczenia RZS dostępne w Polsce?
Nowoczesne terapie to leki biologiczne (inhibitory TNF-alfa, przeciwciała monoklonalne), inhibitory JAK oraz terapia skojarzona, np. połączenie leków biologicznych z metotreksatem.
Bibliografia
- Bryl E., Witkowski M.J., Układ odpornościowy a reumatoidalne zapalenie stawów, Forum Medycyny Rodzinnej, 2008.
- Głuszko P., Filipowicz-Sosnowska A., Tłustochowicz W., Reumatoidalne zapalenie stawów, Reumatologia, 2016.
- Jura-Półtorak A., Olczyk K., Aktualne poglądy na etiopatogenezę reumatoidalnego zapalenia stawów, Annales Academiae Medicae Silesiensis, 2011.
- Ostanek M., Ciechanowicz A., Czynniki genetyczne w patogenezie reumatoidalnego zapalenia stawów, Reumatologia, 2009.
- Stanisławska-Biernat E., Sierakowska M., Sierakowski S., Nowe kryteria klasyfikacyjne reumatoidalnego zapalenia stawów, Reumatologia, 2010.

