Obrzęk limfatyczny – przyczyny, objawy i możliwości leczenia
Najważniejsze informacje
- Obrzęk limfatyczny to przewlekła choroba, która powstaje wskutek zastojów limfy, prowadząc do nadmiernego gromadzenia się płynów w tkankach.
- Zaburzenia w przepływie limfy mogą wynikać z uszkodzenia naczyń limfatycznych lub węzłów chłonnych, co powoduje przewlekły obrzęk.
- Obrzęk limfatyczny dzieli się na pierwotny (wrodzony), związany z wadami rozwojowymi układu chłonnego, oraz wtórny (nabyty), będący skutkiem m.in. operacji, radioterapii, urazów czy infekcji.
- W początkowych stadiach obrzęk jest odwracalny, ale w miarę postępu choroby może prowadzić do trwałych deformacji kończyn, jak słoniowacizna.
- Podstawą leczenia jest Kompleksowa Terapia Przeciwobrzękowa (KTP), która obejmuje manualny drenaż limfatyczny, kompresjoterapię, ćwiczenia ruchowe i pielęgnację skóry.
- Nieleczony obrzęk limfatyczny może prowadzić do infekcji, uszkodzeń skóry, bólu i ograniczenia ruchomości, a także poważnych problemów psychicznych.
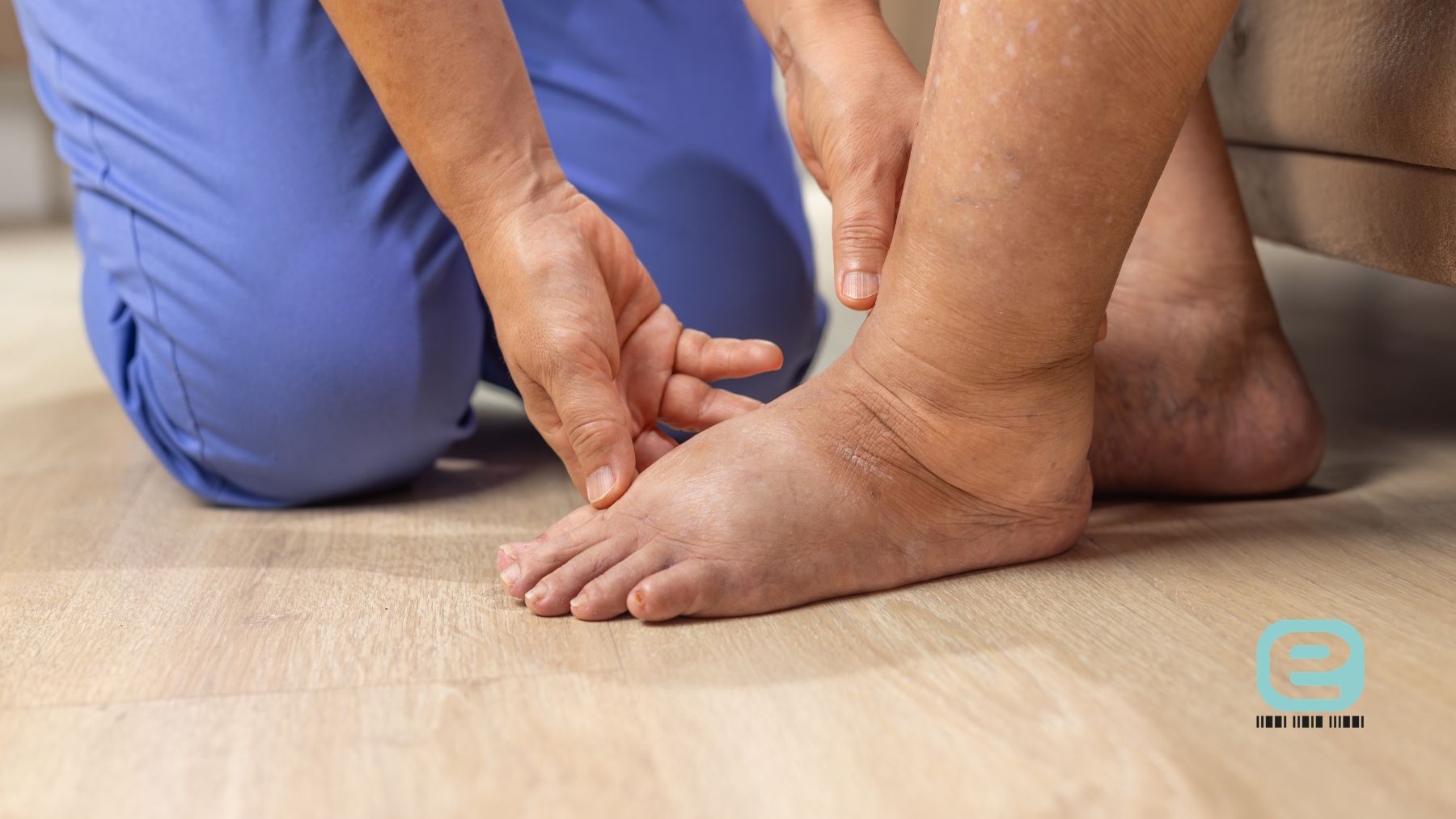
Obrzęk limfatyczny to przewlekłe schorzenie, które polega na gromadzeniu się chłonki w tkankach bogatych w białko, prowadząc do ich obrzęku. Choć najczęściej dotyczy kończyn, może pojawić się w różnych częściach ciała. Szczególnie narażeni na to schorzenie są pacjenci onkologiczni, zwłaszcza po zabiegach chirurgicznych usunięcia węzłów chłonnych. Mimo że obrzęk limfatyczny jest nieuleczalny, odpowiednia terapia pozwala skutecznie kontrolować objawy i zapobiegać groźnym powikłaniom. Sprawdź, co warto wiedzieć o przyczynach, diagnostyce i nowoczesnych metodach leczenia tego schorzenia.
Obrzęk limfatyczny – co to jest i jak powstaje?
Obrzęk limfatyczny, znany również jako limfodemia, to stan patologiczny, który objawia się przewlekłym obrzękiem tkanek. Zjawisko to powstaje na skutek zastojów limfy (chłonki) w przestrzeni międzykomórkowej, co prowadzi do nadmiernego gromadzenia się płynów bogatych w białko w tkankach. Zwykle jest wynikiem uszkodzenia naczyń chłonnych lub węzłów chłonnych, które odpowiedzialne są za transport limfy z powrotem do krwiobiegu.
Układ limfatyczny odgrywa kluczową rolę w organizmie – transportuje płyn tkankowy, a także białka oraz komórki układu odpornościowego. Kiedy ten mechanizm zawodzi, limfa nie jest skutecznie usuwana, co prowadzi do przewlekłego zastoju chłonki. Z czasem powoduje to rozwój obrzęku, który z każdym dniem może stawać się coraz bardziej widoczny i trudny do zredukowania.
Przejdź e-konsultację i zapytaj o e-receptę na Twoje leki
W miarę postępu choroby przewlekły zastój chłonki prowadzi do rozwoju obrzęku lipidowego oraz włóknienia, co utrudnia leczenie i zmniejszenie obrzęku. Nieleczony obrzęk limfatyczny może również prowadzić do stanów zapalnych, uszkodzeń tkanek, a w skrajnych przypadkach – do trwałej utraty funkcji kończyny.
Obrzęk limfatyczny a inne rodzaje obrzęków
Czym różni się obrzęk limfatyczny od innych rodzajów obrzęków? Ważne jest tu dokładne sprecyzowanie mechanizmu powstawania danego problemu.
- Obrzęk żylny, rozwijający się w wyniku przewlekłej niewydolności żylnej, to stan, w którym dochodzi do zaburzeń przepływu krwi w żyłach, prowadzących do zastojów krwi w przestrzeni międzykomórkowej. Obrzęk limfatyczny natomiast jest efektem zaburzeń w przepływie limfy, co widać w objawach. takich jak twardnienie skóry i gromadzenie się płynów w obrębie tkanek podskórnych.
- Z kolei obrzęk w niewydolności serca i obrzęki nerkowe to stany, które są wynikiem zaburzeń w układzie krążenia lub uszkodzenia nerek, prowadzących do zatrzymywania wody i soli w organizmie. Obrzęk limfatyczny ma inne mechanizmy powstawania, ponieważ wynika z nieprawidłowego działania naczyń chłonnych i węzłów chłonnych.
- Obrzęki związane z zakrzepicą również mogą przypominać objawy obrzęku limfatycznego, zwłaszcza jeśli dotyczą kończyn. W takich przypadkach może dojść do zastoju limfy i pojawienia się objawów podobnych do obrzęku limfatycznego. Warto jednak zaznaczyć, że różnią się przyczynami i wymagają różnych metod leczenia, dlatego ważne jest, by diagnoza została postawiona przez lekarza specjalistę.
Co powoduje obrzęk limfatyczny? Przyczyny
Obrzęk limfatyczny może występować w dwóch formach: pierwotnej lub wtórnej. Każdy z tych typów ma inne przyczyny, co wpływa na odpowiednią metodę leczenia oraz dalsze postępowanie terapeutyczne.
Obrzęk limfatyczny pierwotny (wrodzony)
Obrzęk limfatyczny pierwotny to wynik wad wrodzonych w rozwoju naczyń limfatycznych i węzłów chłonnych, które mogą być nieprawidłowo wykształcone, za wąskie lub zbyt nieliczne. Przyczyny tego typu obrzęku są w dużej mierze genetyczne, chociaż dokładny mechanizm nie został jeszcze w pełni poznany. Przykładem obrzęku limfatycznego pierwotnego jest choroba Milroya, która powoduje wrodzony obrzęk kończyn dolnych.
Sprawdź, czy kwalifikujesz się do leczenia nadwagi lub otyłości
Uwaga: Kalkulator BMI ma charakter orientacyjny i nie zastępuje konsultacji lekarskiej. Wskaźnik nie uwzględnia m.in. masy mięśniowej, budowy ciała ani wieku.
Tego typu obrzęk może pojawić się tuż po urodzeniu, w okresie dojrzewania, a czasem dopiero w dorosłym życiu. Co ważne, obrzęk pierwotny częściej dotyczy kobiet. Wystąpienie objawów, takich jak uczucie ciężkości w kończynach czy stwardnienie tkanek, powinno skłonić do szybkiej konsultacji ze specjalistą, by zdiagnozować i odpowiednio zarządzać tą dolegliwością.
Obrzęk limfatyczny wtórny (nabyty)
Obrzęk wtórny (nabyty) jest znacznie częstszy i powstaje na skutek uszkodzenia wcześniej prawidłowo funkcjonującego układu limfatycznego. Wtórny obrzęk limfatyczny może wynikać z różnych czynników, takich jak:
- zabiegi chirurgiczne i radioterapia – najczęstszą przyczyną obrzęku wtórnego jest usunięcie węzłów chłonnych (np. węzłów chłonnych pachowych) u pacjentów onkologicznych, w przebiegu leczenia raka piersi czy czerniaka. Usunięcie węzłów chłonnych podczas mastektomii może prowadzić do obrzęku kończyny górnej u 10-40% pacjentek. Usunięcie węzłów chłonnych w leczeniu nowotworów ginekologicznych również wiąże się z ryzykiem rozwoju obrzęku limfatycznego;
- urazy i operacje – uszkodzenia naczyń chłonnych mogą wystąpić w wyniku złamań, rozległych ran czy oparzeń. Uszkodzone naczynia limfatyczne nie będą w stanie prawidłowo odprowadzać płynu limfatycznego, co prowadzi do obrzęku;
- infekcje i stany zapalne – częste zapalenie skóry, tkanek podskórnych czy naczyń chłonnych mogą prowadzić do ich zwłóknienia i zamknięcia. Przewlekłe zapalenia, jak np. róża, mogą powodować zastój limfy i prowadzić do obrzęku limfatycznego;
- choroby pasożytnicze – w krajach tropikalnych główną przyczyną uszkodzenia naczyń limfatycznych jest filarioza, wywoływana przez nicienie. Pasożyty blokują przepływ limfy, prowadząc do obrzęku limfatycznego, szczególnie w kończynach dolnych;
- przewlekła niewydolność żylna – zaawansowane stadium przewlekłej niewydolności żylnej może prowadzić do rozwoju obrzęku o charakterze mieszanym, gdzie objawy obrzęku żylnego łączą się z obrzękiem limfatycznym. Przewlekły zastój chłonki w takich przypadkach jest bardzo trudny do leczenia, wymagając zastosowania zarówno terapii żylnych, jak i limfatycznych;
- otyłość – nadmierna masa ciała to istotny czynnik ryzyka rozwoju obrzęku limfatycznego. Otyłość obciąża układ limfatyczny, co może prowadzić do jego niewydolności i zastojów płynu limfatycznego w obrębie tkanek podskórnych. Zbyt duża ilość tkanki tłuszczowej utrudnia prawidłowy przepływ limfy, co skutkuje obrzękiem.
Objawy obrzęku limfatycznego
Obrzęk limfatyczny to stan, który rozwija się stopniowo, a objawy zmieniają się w zależności od stadium choroby. Początkowo mogą być subtelne, ale z czasem stają się bardziej dokuczliwe. Rozpoznanie opiera się na kilku charakterystycznych oznakach, które pomagają zidentyfikować tę dolegliwość. Co ważne, objawy mogą występować w obrębie jednej kończyny (częściej dotyczy to kończyn dolnych), a ich nasilenie zależy od stopnia zaawansowania choroby.
Najczęstsze dolegliwości zgłaszane przez pacjentów to:
- narastające obrzmienie kończyny – obrzęk jest zazwyczaj asymetryczny, co oznacza, że dotyczy jednej strony ciała, najczęściej jednej kończyny. Z czasem może obejmować większe partie ciała, jeżeli zastój limfy nie zostanie szybko zdiagnozowany i leczony;
- uczucie ciężkości i pełności – pacjenci często skarżą się na uczucie ciężkości i napięcia w kończynie dotkniętej obrzękiem. Często towarzyszy temu uczucie pełności i napięcia skóry;
- obrzęk ciastowaty – w początkowej fazie obrzęk ma formę miękką i ciastowatą. Po uciśnięciu palcem może pozostać wgłębienie, które powoli znika. W miarę postępu choroby obrzęk staje się twardszy;
- skórka pomarańczowa – z biegiem czasu skóra w miejscu obrzęku może stawać się pogrubiała, napięta i przypominać strukturą skórkę pomarańczy. Jest to jeden z charakterystycznych objawów, który sugeruje zaawansowany obrzęk limfatyczny;
- objaw Stemmera – bardzo specyficzny objaw, który polega na braku możliwości uchwycenia i uniesienia fałdu skóry na grzbiecie drugiego palca stopy lub dłoni. Dodatni objaw Stemmera jest jednym z klasycznych znaków wskazujących na obrzęk limfatyczny;
- ból i ograniczenie ruchomości – z czasem obrzęk może prowadzić do bólu oraz ograniczenia ruchomości w stawach, zwłaszcza w kończynach dolnych. Obrzęk może utrudniać chodzenie i wykonywanie codziennych czynności;
- deformacja kończyny – w zaawansowanym stadium obrzęk może prowadzić do deformacji kończyny, nazywanej słoniowacizną. Jest to skutek przewlekłego zastoju limfy i włóknienia tkanek. Kończyna staje się bardzo gruba i twarda, co może znacznie ograniczać jej funkcję;
- powikłania skórne – długotrwały obrzęk limfatyczny może prowadzić do nawracających infekcji bakteryjnych, takich jak róża (zapalenie skóry i tkanki podskórnej), a także do grzybicy. W wyniku uszkodzenia skóry i jej rozciągania łatwiej dochodzi do infekcji;
- zmiany skórne – w miejscach, gdzie obrzęk jest najbardziej nasilony, mogą pojawić się zmiany skórne, takie jak zaczerwienienie, suchość czy łuszczenie skóry. Często towarzyszą im stany zapalne.
Etapy zaawansowania choroby
Międzynarodowe Towarzystwo Limfologiczne wyróżnia 4 stadia obrzęku limfatycznego:
- stadium 0 (utajone) – na tym etapie obrzęk limfatyczny nie jest jeszcze widoczny gołym okiem. Mimo to układ limfatyczny już przestaje pracować prawidłowo, a naczynia chłonne mogą być uszkodzone. Pacjent może odczuwać uczucie ciężkości, dyskomfort lub niewielkie bóle w kończynie, zwłaszcza po długotrwałym siedzeniu lub staniu;
- stadium I (odwracalne) – w tym stadium pojawiają się pierwsze, wyraźne oznaki obrzęku limfatycznego. Obrzęk ma formę miękkiego, ciastowatego obrzęku, który rozwija się najczęściej na kończynach dolnych, choć może występować także w innych częściach ciała. Jest to stan odwracalny, tzn. obrzęk zmniejsza się lub całkowicie ustępuje po uniesieniu kończyny na noc bądź po krótkim odpoczynku. Pacjent może poczuć pełność i napięcie skóry, ale nie występuje jeszcze włóknienie tkanek;
- stadium II (samoistnie nieodwracalne) – w tym stadium obrzęk przestaje być odwracalny i twardnieje z powodu procesu włóknienia tkanek. Mimo odpoczynku, np. uniesienia kończyny, obrzęk nie ustępuje ani nie zmniejsza się. Skóra może być napięta, a tkanki podskórne zaczynają się zmieniać. Na tym etapie mogą wystąpić problemy z ruchomością stawów, a pacjent może odczuwać ból i trudności w poruszaniu się. Objaw Stemmera, który polega na niemożności uchwycenia fałdu skóry na grzbiecie palca stopy lub dłoni, jest dodatni;
- stadium III (słoniowacizna) – najcięższe stadium obrzęku limfatycznego, w którym dochodzi do znacznych deformacji kończyny. Obrzęk jest twardy i wyraźnie ogranicza ruchomość kończyny. Skóra jest gruba i może przypominać skórkę pomarańczy. Na tym etapie może dojść do powstawania rogowacenia lub brodawczakowatości skóry. W rezultacie kończyna może przybrać bardzo dużą objętość, co określa się jako słoniowaciznę. Przewlekły zastój limfy prowadzi do dalszych uszkodzeń w układzie limfatycznym, a także stwarza ryzyko nawracających infekcji, takich jak róża (bakteryjne zapalenie skóry).
Diagnostyka obrzęku limfatycznego – jakie badania wykonać?
Diagnostyka obrzęku limfatycznego jest niezbędna dla ustalenia odpowiedniego leczenia oraz zapobiegania dalszym powikłaniom. Proces diagnozowania rozpoczyna się od szczegółowego wywiadu lekarskiego, w którym lekarz pyta pacjenta o objawy obrzęku limfatycznego, ich początek, przebieg, a także o przebyte operacje, urazy, infekcje oraz choroby współistniejące. Następnie wykonuje się badanie fizykalne, w tym ocenę wyglądu kończyny, konsystencję obrzęku, stan skóry oraz pomiar obwodów w celu porównania z drugą, zdrową kończyną.
W dalszej kolejności konieczne jest wykonanie specjalistycznych badań, które pomogą potwierdzić diagnozę i ocenić funkcjonowanie układu limfatycznego. Wśród podstawowych badań diagnostycznych znajdują się:
- USG Doppler żył – podstawowe badanie, które pozwala na wykluczenie zakrzepicy żył oraz zatorowości płucnej jako przyczyny obrzęku limfatycznego. Dzięki niemu można ocenić stan naczyń chłonnych oraz przepływ krwi w żyłach, co jest niezbędne do ustalenia, czy przewlekła niewydolność żylna nie jest odpowiedzialna za obrzęk;
- limfoscyntygrafia – kluczowe badanie obrazowe w diagnostyce obrzęku limfatycznego pierwotnego i wtórnego. W tym badaniu podaje się podskórnie niewielką ilość radioznacznika, a następnie za pomocą gamma-kamery obserwuje się jego przepływ przez naczynia limfatyczne. Pozwala to na precyzyjne ocenienie stopnia upośledzenia odpływu płynu limfatycznego oraz wykrycie ewentualnych uszkodzeń naczyń chłonnych. Limfoscyntygrafia jest szczególnie pomocna w różnicowaniu obrzęku limfatycznego z innymi rodzajami obrzęków, takimi jak te spowodowane przewlekłym zastojem chłonki;
- tomografia komputerowa i rezonans magnetyczny – zleca się je w przypadku podejrzenia nowotworu lub skomplikowanego przebiegu choroby. Badania te umożliwiają dokładną ocenę strukturalną narządów wewnętrznych, w tym węzłów chłonnych pachowych i innych obszarów, które mogą być związane z wtórnym obrzękiem limfatycznym;
- USG Doppler naczyń limfatycznych – pozwala na ocenę przepływu limfy w naczyniach chłonnych, a także na identyfikację wszelkich nieprawidłowości w strukturze i funkcji układu limfatycznego. Badanie jest pomocne w monitorowaniu stanu pacjentów, zwłaszcza tych po operacjach usunięcia węzłów chłonnych, w celu wczesnego wykrywania ewentualnych zaburzeń w przepływie płynu limfatycznego.
Diagnostyka układu limfatycznego – kiedy warto ją przeprowadzić?
Wykonanie badań diagnostycznych jest niezbędne, gdy pacjent zauważy objawy obrzęku limfatycznego, takie jak:
- uczucie ciężkości w kończynach;
- ciastowaty obrzęk;
- trudności w poruszaniu się czy zmiany w strukturze skóry.
Diagnostyka jest szczególnie istotna w przypadku pacjentów onkologicznych, którzy przeszli zabiegi usunięcia węzłów chłonnych (np. w mastektomii), ponieważ mają zwiększone ryzyko rozwoju obrzęku limfatycznego wtórnego.
Leczenie obrzęku limfatycznego
Leczenie obrzęku limfatycznego to proces wymagający długotrwałego zaangażowania zarówno ze strony pacjenta, jak i zespołu terapeutycznego. Celem terapii nie jest całkowite wyleczenie, lecz skuteczna redukcja obrzęku, zapobieganie jego postępowi, unikanie powikłań oraz poprawa jakości życia pacjenta.
Kompleksowa Terapia Przeciwobrzękowa (KTP), która stanowi złoty standard w leczeniu, dzieli się na dwie fazy: intensywną (redukcja obrzęku) oraz podtrzymującą (utrzymanie efektów leczenia). Terapia obejmuje cztery kluczowe elementy, które razem wspomagają prawidłowe funkcjonowanie układu limfatycznego i pomagają w zmniejszeniu obrzęku limfatycznego.
1. Manualny drenaż limfatyczny (MDL)
Manualny drenaż limfatyczny to specjalistyczna technika masażu wykonywana przez wykwalifikowanego fizjoterapeutę. Polega na wykonywaniu precyzyjnych, delikatnych ruchów, które mają na celu pobudzenie przepływu płynu limfatycznego w naczyniach limfatycznych i skierowanie go do aktywnych węzłów chłonnych. Dzięki tej technice możliwe jest zmniejszenie obrzęku, poprawienie odpływu limfy oraz zapobieganie powstawaniu nowych obrzęków limfatycznych.
MDL może być stosowany zarówno w przypadku obrzęku pierwotnego, jak i wtórnego, w tym obrzęków powstałych po zabiegach onkologicznych, takich jak mastektomia.
2. Kompresjoterapia
Kompresjoterapia to metoda leczenia polegająca na stosowaniu zewnętrznego ucisku w celu zapobiegania dalszemu gromadzeniu się płynu tkankowego w obrębie kończyn.
- W fazie intensywnej stosuje się wielowarstwowe bandażowanie kompresyjne, które pozwala na zlikwidowanie obrzęku limfatycznego i zapobiega jego ponownemu pojawieniu się.
- W fazie podtrzymującej pacjent nosi indywidualnie dobrane wyroby uciskowe, takie jak pończochy uciskowe, podkolanówki lub rękawy kompresyjne. Stosowanie odpowiedniej odzieży uciskowej jest niezbędne, aby wspomagać przewlekły zastój chłonki i skutecznie zapobiegać obrzękom limfatycznym w przyszłości.
3. Ćwiczenia ruchowe
Wspomaganie leczenia obrzęku limfatycznego za pomocą ćwiczeń ruchowych ma na celu aktywację pomp mięśniowych, które wspomagają odpływ płynu limfatycznego i krwi żylnej. Ćwiczenia, które należy wykonywać w specjalnej odzieży uciskowej lub bandażach, pomagają poprawić krążenie limfy w organizmie. Do polecanych form aktywności fizycznej należą:
- spacery;
- pływanie;
- joga;
- inne łagodne formy ruchu, które zwiększają elastyczność tkanek i zapobiegają ich sztywnieniu.
Regularna aktywność wspomaga także kontrolę masy ciała, co jest istotnym elementem skutecznego leczenia obrzęku limfatycznego.
4. Pielęgnacja skóry
Skóra w miejscu obrzęku limfatycznego jest szczególnie wrażliwa i podatna na uszkodzenia oraz infekcje. Należy zadbać o jej codzienne nawilżanie, unikać skaleczeń, oparzeń oraz innych uszkodzeń, które mogą prowadzić do stanów zapalnych, takich jak róża. Pielęgnacja skóry ma na celu nie tylko poprawę komfortu pacjenta, ale także zminimalizowanie ryzyka rozwoju zakażeń skórnych, które mogą utrudniać proces leczenia.
5. Farmakoterapia
Chociaż farmakoterapia w leczeniu obrzęku limfatycznego pełni funkcję wspomagającą, w niektórych przypadkach może być stosowana w celu zmniejszenia obrzęku i łagodzenia objawów. Zwykle stosuje się leki flebotropowe lub diuretyki. Należy jednak pamiętać, że tabletki na obrzęk limfatyczny nie stanowią podstawy leczenia, a jedynie wspomagają inne terapie.
W bardziej zaawansowanych przypadkach, gdy standardowe metody leczenia nie przynoszą efektów, rozważa się leczenie chirurgiczne, w tym zabiegi rekonstrukcyjne naczyń limfatycznych, mające na celu przywrócenie prawidłowego przepływu limfy w organizmie.
Dieta i styl życia w obrzęku limfatycznym – o czym warto pamiętać?
Choć nie istnieje dedykowana dieta w leczeniu obrzęku limfatycznego, odpowiedni styl życia oraz zdrowe nawyki żywieniowe są nieocenionym wsparciem w procesie leczenia i poprawie jakości życia pacjentów. Właściwe odżywianie oraz aktywność fizyczna mogą pomóc w zmniejszeniu obrzęku, zapobieganiu jego progresji oraz poprawie przepływu limfy w organizmie.
Utrzymanie prawidłowej masy ciała
Jednym z najważniejszych elementów w leczeniu obrzęku limfatycznego jest kontrola masy ciała. Otyłość może nasilać objawy obrzęku i utrudniać odpływ chłonki z tkanek, co prowadzi do pogłębienia problemu. Dbałość o zdrową masę ciała pomaga zmniejszyć obciążenie dla układu limfatycznego i wspomaga drenaż limfatyczny, co ma kluczowe znaczenie w leczeniu obrzęku limfatycznego.
Zbilansowana dieta
Kolejnym domowym sposobem na ochronę przed obrzękiem limfatycznym jest zbilansowany jadłospis, który wspomaga funkcjonowanie układu limfatycznego. Należy:
- ograniczyć spożycie soli, która sprzyja zatrzymywaniu wody w organizmie i pogarsza obrzęki;
- zwiększyć spożycie błonnika poprzez produkty pełnoziarniste, które wspierają przewód pokarmowy i regulują wydolność układu krążenia;
- włączyć do diety produkty przeciwzapalne, takie jak warzywa, owoce, a także zdrowe tłuszcze omega-3 (np. z ryb morskich, oleju lnianego, orzechów), które wspomagają funkcjonowanie naczyń chłonnych;
- unikać produktów wysoko przetworzonych, bogatych w cukry proste i tłuszcze nasycone, które mogą pogarszać stan zapalny i prowadzić do dodatkowych problemów zdrowotnych;
- dbać o odpowiednie nawodnienie organizmu i pić co najmniej 2 litry wody dziennie, co wspomaga odpływ płynów tkankowych i przewlekły zastój chłonki.
Regularna aktywność fizyczna
Aktywność fizyczna jest fundamentem terapii w leczeniu obrzęku limfatycznego. Regularny ruch stymuluje pompę mięśniową, która wspomaga przepływ płynu limfatycznego. Warto wybierać łagodne formy aktywności, takie jak:
- spacery, które pozwalają na stopniowe zwiększanie aktywności bez ryzyka nadmiernego obciążenia organizmu;
- nordic walking – doskonały sposób na aktywację górnych i dolnych partii ciała, przy jednoczesnym wspomaganiu krążenia limfy;
- pływanie – działa uspokajająco na organizm, jednocześnie wspomagając przepływ limfy w całym ciele;
- aqua fitness – idealna forma aktywności, która zmniejsza obciążenie stawów i jednocześnie wspomaga przepływ limfy.
Należy jednak unikać intensywnych wysiłków fizycznych oraz sportów kontaktowych, które mogą zwiększać ryzyko urazów i pogłębiać obrzęki. Plan ćwiczeń zawsze powinien być skonsultowany z fizjoterapeutą, który dopasuje odpowiednią intensywność i formę aktywności do stanu zdrowia pacjenta.
Styl życia i pielęgnacja skóry
Oprócz diety i aktywności fizycznej duże znaczenie ma pielęgnacja skóry w miejscach narażonych na obrzęk. Skóra w obrębie obrzęku jest podatna na uszkodzenia i infekcje, dlatego warto:
- codziennie ją nawilżać, aby zapobiegać jej nadmiernemu wysuszaniu;
- unikać skaleczeń, otarć oraz innych urazów, które mogą prowadzić do infekcji, takich jak róża;
- dbać o odpowiednią higienę i regularnie sprawdzać stan skóry w obrębie obrzęku;
- nosić luźną, nieuciskającą odzież oraz wygodne obuwie, które nie będą dodatkowo obciążały układu limfatycznego.
- unikać długotrwałego stania lub siedzenia w jednej pozycji, aby nie pogłębiać problemu z odpływem chłonki.
Unikanie stresu
Choć wydaje się, że stres nie jest związany z obrzękiem limfatycznym, to długotrwałe napięcie psychiczne wpływa na obniżenie funkcji układu odpornościowego oraz zaburza równowagę hormonalną, co może negatywnie wpływać na nasilenie objawów obrzęku. Zaleca się więc praktykowanie technik relaksacyjnych, takich jak medytacja, ćwiczenia oddechowe czy yoga.
Do czego prowadzi nieleczony obrzęk limfatyczny?
Nieleczony obrzęk limfatyczny może prowadzić do poważnych powikłań, które znacznie obniżają jakość życia pacjenta i mogą zagrażać jego zdrowiu. Przewlekły zastój limfy w tkankach powoduje postępujące uszkodzenie naczyń limfatycznych oraz węzłów chłonnych, co utrudnia prawidłowy odpływ chłonki i nasila obrzęki. W dłuższej perspektywie skutki nieleczonego obrzęku obejmują:
- włóknienie tkanek – w wyniku przewlekłego obrzęku dochodzi do zwłóknienia skóry i tkanki podskórnej, co powoduje jej stwardnienie, utrudniając dalszy przepływ limfy;
- deformacja kończyn – w zaawansowanym stadium obrzęk może prowadzić do słoniowacizny, czyli znaczącego powiększenia kończyny, co powoduje nieodwracalne deformacje;
- infekcje skóry – osłabienie bariery skórnej w wyniku ciągłego rozciągania i uszkodzenia skóry sprzyja rozwojowi infekcji, takich jak róża, grzybice, a nawet sepsa, która może stanowić zagrożenie życia;
- zaburzenia ruchomości – zaawansowany obrzęk ogranicza zakres ruchu w stawach, co prowadzi do problemów z codzienną aktywnością, bólu oraz utraty sprawności fizycznej.
- problemy psychiczne – przewlekły obrzęk może prowadzić do poczucia izolacji społecznej, depresji oraz obniżonej samooceny, zwłaszcza w przypadku zaawansowanej deformacji ciała.
FAQ
Odpowiedzi na najczęściej zadawane pytania dotyczące obrzęku limfatycznego
Czy obrzęk limfatyczny da się całkowicie wyleczyć?
Obrzęk limfatyczny jest przewlekłą chorobą, której nie można całkowicie wyleczyć. Dzięki kompleksowej terapii, takiej jak Kompleksowa Terapia Przeciwobrzękowa (KTP), możliwe jest jednak skuteczne zarządzanie objawami, zapobieganie ich pogorszeniu oraz prowadzenie aktywnego życia.
Czy mogę uprawiać sport z obrzękiem limfatycznym? Jaki ruch jest bezpieczny?
Tak, umiarkowana aktywność fizyczna jest wskazana. Idealne formy to spacery, pływanie, joga, pilates oraz nordic walking. Ćwiczenia należy wykonywać w odzieży uciskowej. Należy unikać intensywnych sportów kontaktowych i siłowych, które mogą pogłębić obrzęk lub prowadzić do kontuzji.
Jakie rajstopy lub pończochy uciskowe są najlepsze przy obrzęku nóg?
Wyroby uciskowe muszą być dobrane indywidualnie przez specjalistę na podstawie pomiarów. Odpowiednia klasa ucisku (zwykle II lub III) i materiał (np. płaskodziany) zapewniają skuteczność terapii. Samodzielny dobór wyrobów uciskowych może być nieskuteczny lub szkodliwy, dlatego zaleca się konsultację z lekarzem lub fizjoterapeutą.
Czy drenaż limfatyczny można wykonywać w domu lub urządzeniem do masażu uciskowego?
Manualny drenaż limfatyczny powinien wykonać wykwalifikowany fizjoterapeuta. Istnieją jednak techniki automasażu, które pacjent może opanować pod okiem specjalisty. Aparaty do masażu pneumatycznego mogą być stosowane w domu, ale ich użycie powinno być zgodne z zaleceniami lekarza lub terapeuty.
Czy stosuje się tabletki lub leki „na obrzęk limfatyczny” bez recepty?
Nie istnieją leki, które leczyłyby przyczynę obrzęku limfatycznego. Dostępne preparaty bez recepty (np. z kasztanowcem czy diosminą) mogą jedynie wspomagać krążenie, ale nie zastąpią kompleksowego leczenia. Przed ich użyciem warto skonsultować się z lekarzem.
- Gajewski P., Szczeklik A., Interna Szczeklika, Medycyna Praktyczna, 2025.
- Lipińska A., Śliwiński Z., Kiebzak W., Wpływ aplikacji kinesiotapingu na obrzęk limfatyczny kończyny górnej u kobiet po mastektomii, Fizjoterapia Polska, nr 3(4) 2007
- Pyszora A., Kompleksowa fizjoterapia pacjentów z obrzękiem limfatycznym, Medycyna Paliatywna w Praktyce, nr 4(1) 2010.
- Rymarz E., Mieczkowska J., Łopatyński J. Obrzęki kończyn dolnych – etiopatogeneza, rodzaje, diagnostyka, Medycyna Ogólna, nr 13(XLII) 2007.
Podobne wpisy o otyłości i nadwadze:
Warto wiedzieć
- Czy można stosować zastrzyki na odchudzanie przy PCOS?
- Czy leki na odchudzanie nasilają objawy refluksu?
- Jak długo można bezpiecznie stosować zastrzyki na odchudzanie Mounjaro?
- Jak robić zastrzyki z użyciem wstrzykiwacza Mounjaro KwikPen?
- Dlaczego nie mogę schudnąć? Najczęstsze przyczyny
- Siemię lniane w diecie na odchudzanie – jak działa i jak je stosować?
- Czy można w Polsce dostać analogi GLP-1 na odchudzanie bez recepty?
- Otyłość wtórna – co to jest, przyczyny, objawy, leczenie
- Wegovy a serce: co oznacza „kardioprotekcyjność” dla pacjenta z chorobą sercowo-naczyniową?
- Dieta ketogeniczna w leczeniu otyłości
- Czy dostępne są tabletki na odchudzanie bez recepty?
- Senność po jedzeniu a zastrzyki Mounjaro – czy to normalne?
- Efekt jo-jo po odstawieniu zastrzyków na odchudzanie – jak go uniknąć?
- Otyłość gynoidalna (typ gruszki) – co to jest? Przyczyny, objawy i leczenie
- GLP-1 (glukagonopodobny peptyd-1) – jak działa, stosowanie w leczeniu otyłości i cukrzycy
- Wypadanie włosów po lekach na odchudzanie – czy da się temu zapobiec?
- Choroby dietozależne – jak powstają, jak je leczyć i zapobiegać?
- Ujemny bilans energetyczny – co to znaczy, jak go obliczyć i bezpiecznie utrzymać, żeby schudnąć
- Co to jest metabolizm spoczynkowy i jak go wykorzystać w odchudzaniu?
- Leki hamujące apetyt a leczenie otyłości – jak działają, dla kogo

